Пульпированный зуб что это
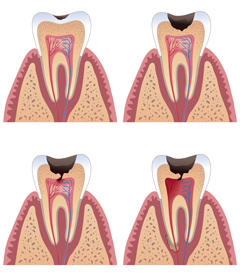


Пульпит — тяжелая форма кариеса, обусловленная разрушением эмали и проникновением болезнетворных бактерий во внутренние ткани зуба.
Как проводится лечение?
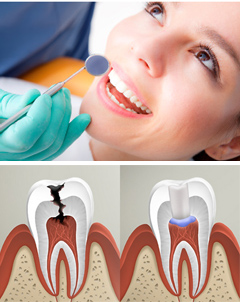
Без своевременного лечения пульпит может привести к серьезным проблемам со здоровьем.
Симптомы пульпита...


Внутри зуба, в дентине, есть небольшое пространство, где от посторонних глаз (вернее сказать, от негативного воздействия внешних факторов) надежно скрыты нервные окончания и кровеносные сосуды. Это «сердце» зуба — равно как и человеческое — самая важная и ранимая часть единого организма. Источник жизни спрятан за мощными стенками зубной костной ткани. Но иногда сквозь них незаметно пробирается угроза. Резкая боль заставляет человека экстренно искать помощь. Так в нашей жизни проявляется пульпит — болезнь, с которой, как гласит статистика ВОЗ, сталкивался каждый пятый житель планеты.
Рассмотрим подробнее, что такое пульпит, каковы его симптомы, виды и методы лечения.
Пульпит зуба: что это такое?
Пульпа — это мягкая ткань в полости зуба. Пульпу часто называют зубным нервом. Она чувствительна настолько, что любая незначительная инфекция вызывает воспаление. Так развивается пульпит. Зуб начинает реагировать на перепады температур и другие раздражители острой болью.
Причиной пульпита может стать не только глубокий кариес или трещина, но, к примеру, случайный ожог во время лечения зуба или подготовки к протезированию. В редких случаях инфекция попадает в пульпу через кровь. Боль, которая сопровождает воспаление, самостоятельно не проходит и слабо поддается действию анальгетиков — организм делает все, чтобы человек обратил внимание на проблему. Как известно, нерв необходим для полноценного питания и нормальной жизнедеятельности зуба. На ранней стадии воспаленную ткань можно вылечить. Если болезнь запустить, пораженный нерв придется удалять. Кроме того, инфекция способна выходить за пределы зуба и распространяться на периодонт. В этом случае развивается периодонтит — воспаление зубного корня. А это — большой риск потери зуба. Вредоносные бактерии в зубной полости «убивают» нерв, постепенно вызывая образование гноя. Когда гнойные массы попадают в десну, возникает флюс: щека при этом раздувается. Все это последствия, которых можно избежать, если вовремя приступить к лечению пульпита зуба.
Симптомы болезни схожи с признаками других воспалительных процессов, например невралгии тройничного нерва. Установить истинную причину боли должен специалист. Тем не менее у каждой разновидности пульпита есть отличительные черты, которые позволяют пациенту заподозрить болезнь и незамедлительно обратиться за помощью.
Виды пульпита: симптомы и особенности течения
Классификация, которой пользуются современные стоматологи в России, разработана в 1989 году в научно-исследовательском институте им. Н. А. Семашко. Она разделяет пульпит на острый и хронический. Каждая форма заболевания имеет свои подтипы, которые крайне важно определить правильно — от этого зависит лечение.
- Острый пульпит. Это частое осложнение глубокого кариеса. Для него характерна сильная боль, которая усиливается при воздействии на зуб. Приступы часто возникают в ночное время. Заболевание одинаково часто поражает мужчин и женщин, а вот дети ему практически не подвержены. Это связано с особенностями строения детской челюстной системы. Острый пульпит протекает в двух формах:
- Очаговый. Это первая стадия развития пульпита. Она длится не более 2-х дней. Очаг локализован в той части пульпы, которая ближе всего к кариозной полости. Резкая «стреляющая» боль появляется самопроизвольно, вне зависимости от того, было воздействие на зуб или нет. Она кратковременна: длится от 10-ти минут до получаса. Затем на несколько часов отступает и возвращается вновь. Болевые ощущения сконцентрированы вокруг одного зуба, определить его несложно.
- Диффузный. Это следующая фаза острого пульпита, когда воспалительный процесс охватывает коронковую и корневую части пульпы. Боль уже не точечная — она отдает в разные участки челюсти, скулы, виски, затылок. Приступы удлиняются, а промежутки между ними сокращаются до 30–40 минут. Если горячее усиливает болевое ощущение, а холодное — облегчает, это говорит о том, что наступила гнойная стадия. Максимально диффузный пульпит длится 14 дней, после чего переходит в хронический.
- Хронический пульпит. Это длительное воспаление, которое продолжается от 2–3 недель до нескольких лет. Зубная боль притупляется и перестает беспокоить так явно, как при острых формах, хотя до конца не проходит. Внешние раздражители ее усиливают, поэтому больному трудно жевать на той стороне, где находится источник проблемы. Пульпа может кровоточить, твердые ткани зуба разрушаются. Вялое течение болезни сопровождают периодические обострения. Хронический пульпит также бывает разных видов, и у каждого — свои симптомы и подходы к лечению заболевания.
- Фиброзный. Первая стадия хронического пульпита, которая может протекать скрыто, не вызывая жалоб у пациента. Болевые ощущения слабые. При осмотре врач обнаруживает глубокую кариозную полость, которая не всегда соединена с пульповой камерой. Пульпа болезненна лишь при прикосновении, кровь появляется время от времени.
- Гангренозный. Развивается под действием инфекции на фоне фиброзного пульпита. Нервные волокна атрофируются, пульпа приобретает грязно-серый цвет. Боль усиливается, появляется неприятный запах изо рта. Кариозная полость глубокая и обширная.
- Гипертрофический. Образованная кариесом полость соединяется с полостью зуба. Происходит разрастание грануляционной ткани, образуется полип, который заполняет свободное пространство. При нажатии он кровоточит и болит. В другое время болевых ощущений практически нет.
- Обострение хронического пульпита. Это финальная стадия, картина которой крайне не привлекательна. У больного проявляются признаки острого и хронического пульпита одновременно: приступы резкой боли, которые усиливаются при надавливании на зуб, разрушение костной ткани с вероятным заражением периодонта.
По статистике чаще всего стоматологам приходится излечивать фиброзный хронический пульпит. Реже — гангренозный. Совсем редко — гипертрофический. В целом хронический пульпит — это в 90% случаев заболевание необратимое. Пульпа разрушается, наступает некроз тканей и разрастание сосудов. Удаление пульпы становится единственным выходом. В ситуации с начальными, острыми, формами прогноз более благоприятен. В целом современная стоматология владеет обширным набором методов и средств для лечения пульпита. Среди них есть место консервативному лечению, когда врачу удается избавить пациента от проблемы, сохранив зубу систему жизнеобеспечения.
Методы лечения пульпита
Смысл лечения пульпита заключается в устранении причины, то есть воспалительного процесса в пульпе. В самой широкой классификации можно выделить два метода: биологический и хирургический. Первый означает оздоровление и восстановление нерва, второй — частичное или полное его удаление. Методы лечения пульпита стоматолог выбирает исходя из стадии заболевания и состояния пульпы.
- Биологический метод лечения пульпита. Наиболее щадящий, когда врач убирает воспаление, сохраняя нерв живым. К сожалению, это возможно только в том случае, если пациент обратится за помощью сразу после появления острой боли. Очень редко биологический метод используют для лечения фиброзного хронического пульпита в самом его начале. Вскрытую пульпу обрабатывают антисептиком, накладывают сверху повязку с гидроксидом кальция и ставят временную пломбу, которую затем меняют на постоянную. Если болезнь действительно находилась на ранней стадии, метод приносит результат. Однако для полной уверенности пациенту, скорее всего, придется периодически делать рентген, контролируя состояние пульпы и зуба.
Кстати
Биологический метод крайне сложен в исполнении. Манипуляции проводят в условиях полной стерильности. Кроме того, врач должен учесть более десятка нюансов. Это и возраст пациента, и наличие в организме инфекций, и необходимость постоянного охлаждения в ходе процедуры и т.д. Именно поэтому консервативное лечение не популярно. Во многих клиниках, пытаясь избежать риска повторного воспаления, сразу переходят к радикальным методам.
- Ампутация. Это удаление фрагмента пульпы, точнее, ее коронковой части. Корневая при этом остается жизнеспособной. Метод не подходит для зубов с одним корнем, поскольку у них крайне трудно выделить отдельные элементы пульпы, зато эффективен в ситуации, когда в кресле стоматолога оказываются дети и подростки с несформированными коренными зубами. Ампутацию, как правило, назначают, если пациент обратился на стадии острого пульпита либо воспаление спровоцировано случайной травмой. Эта хирургическая манипуляция бывает двух видов:
- Витальная. Часть нерва удаляют сразу под анестезией. Помимо прочих условий, проводить процедуру можно только при здоровом пародонте у пациентов не старше 45-ти лет.
- Девитальная. Пульпу намеренно умертвляют при помощи девитализирующей пасты. Затем один участок удаляют, а второй — намеренно «мумифицируют» раствором резорцин-формалина. Делается это для того, чтобы «живая» часть нерва в будущем не стала источником для повторного развития инфекции. Прежде метод часто использовали в случаях, когда невозможно было добраться до нужного участка пульпы. Однако сейчас в распоряжении докторов никелевые и титановые инструменты повышенной гибкости, которые позволяют обрабатывать сильно искривленные каналы, поэтому метод постепенно теряет актуальность. Кроме того, даже при самой тщательной чистке, внутри зуба сохраняется собственная микрофлора. Это создает предпосылки для развития нового воспаления. Именно поэтому к числу наиболее действенных методов современная медицина относит экстирпацию.
- Экстирпация. Это полное удаление пульпы. В теории сказано, что метод должен применяться, если сохранить нерв живым невозможно. На практике удаление назначают в подавляющем большинстве случаев. По аналогии с ампутацией у экстирпации две разновидности:
- Витальная. Перед извлечением из полости пульпу не умерщвляют. Процедуру выполняют под анестезией. Врач удаляет пораженную кариесом зубную ткань, затем проникает в каналы с помощью специальных тоненьких иголочек и извлекает инфицированный нерв, параллельно обрабатывая область антисептиками. Процедуру проводят за одно посещение. Она подходит для лечения всех форм пульпита, но только если у пациента нет аллергии на анестетики.
- Девитальная. В данном случае пульпу сначала «убивают», затем удаляют. Стоматолог вскрывает полость зуба и накладывает пасту с содержанием «умертвляющего» химического соединения (мышьяка, параформальдегида или другого компонента). В зубах с одним корнем паста должна оставаться 24 часа, с большим количеством корней — 48 часов. Есть и мягкодействующие пасты, которые можно оставлять на срок до 14 дней. В завершение экстирпации врач прочищает каналы и ставит постоянную пломбу. Метод подходит во всех случаях за исключением гнойных форм пульпита и некроза тканей. Мышьяк также не используют для лечения пульпита молочных зубов, чтобы не повлиять на еще не сформированные корни.
Это важно
После того как стоматолог наложит мышьяксодержащую пасту, он закрывает отверстие в зубе временной пломбой. Она прочная и способна продержаться несколько месяцев, что некоторых пациентов вводит в заблуждение: боль стихает, дырки в зубе нет, а значит, с повторным посещением врача можно не спешить. Это грубая ошибка. Мышьяк постепенно начинает отравлять организм, вызывая массу неприятных последствий. Врач же закладывал его в расчете на непродолжительный срок, в течение которого вещество безопасно. Поэтому нужно обязательно прийти в назначенную дату и завершить лечение.
В практической медицине витальная и девитальная экстирпация признаны эффективными и современными методами лечения пульпита. Стоматологические клиники делают акцент на усовершенствовании методик, сокращении временных затрат. Новейшие медикаменты и оборудование позволяют сократить количество возможных ошибок и повысить качество лечения. На смену рентгенам приходят радиовизиографы, лучевая нагрузка которых в 10–20 раз меньше. Снимок позволяет определить расположение и глубину каналов, а затем — оценить качество пломбировки. Все чаще работа стоматолога проходит под контролем апекслокатора — прибора, который показывает, где именно в конкретную единицу времени находится инструмент. Использование эндодонтического наконечника и титановых инструментов позволяет расширить каналы, качественно их очистить и запломбировать. Приверженцы прогресса начинают отказываться от девитализации нерва и использования мышьяка, предпочитая применять эффективную заморозку и проводить удаление за одно посещение. Тем не менее передовые разработки не отрицают классическую схему лечения пульпита, а оптимизируют ее. Стоматологи по-прежнему выдерживают все этапы, которые подразумевает процедура лечения.
Этапы лечения пульпита
Методом экстирпации пульпит можно вылечить за 2–3 визита — в зависимости от количества корней у больного зуба. Интервал между посещениями определяет стоматолог: от суток до 2-х недель. При ампутации и вовсе может хватить одного визита. Этапы лечения пульпита в целом одинаковы вне зависимости от выбранного метода и включают:
- Местную анестезию. Пульпа — это «живой нерв». Любое прикосновение, даже с целью обследования, вызывает резкую боль.
- Устранение пораженной кариесом области. Удаление здоровой части пульпы над пульповой камерой. Если требуется умерщвление нерва, в полость зуба закладывают мышьяк и временно отпускают пациента домой. Если выбран витальный метод лечения, прерывать процедуру нет необходимости.
- Удаление пульпы. Для этого часто используют специальный инструмент — пульпэкстрактор. Если речь идет об ампутации, то следом накладывают изолирующую прокладку и ставят пломбу.
- Измерение каналов при помощи рентгена и апекслокатора. Длина у каналов разная, поэтому каждый измеряют отдельно.
- Обработку каналов и зуба в целом.
- Установку пломбы. Сначала пломбируют каналы, затем — коронковую часть.
Некоторые стоматологи советуют пломбировать коронку и каналы в разные дни. В сложных случаях установке постоянной пломбы предшествует временная. Это позволяет доктору оценить реакцию организма на вмешательство. Иногда пациентам дополнительно назначают лечение лазером и противовоспалительную терапию лекарствами. Подобная схема применяется для лечения пульпита у взрослых. У детей в силу особенностей возраста и строения зубочелюстной системы болезнь развивается по несколько иному пути.
Особенности лечения пульпита у детей
Лечение пульпита у детей, как обладателей молочных зубов, в целом имеет те же этапы, однако необходимо учитывать нюансы. Воспаление возникает стремительно. Для этого даже не требуется глубокого кариеса. Инфекция быстро распространяется. Крайне важно не допустить, чтобы она охватила околозубную ткань, поскольку именно в ней формируются зачатки коренных зубов. Поэтому бежать к стоматологу следует, как только малыш пожаловался на зубную боль.
Детский врач не использует в работе материалы, которые влияют на корни зубов, поскольку молочные зубки держатся в десне довольно слабо. Пломбировочные пасты впоследствии рассасываются вместе с корнями, когда начинается активный рост зубов постоянных. Если ребенку требуется анестезия, она должна быть легкой с учетом возможной аллергической реакции, что среди детей — совсем не редкость.
У родителей, которые столкнулись с этой проблемой, часто возникает вопрос: лечить или удалять пульпит молочного зуба? Удаление зубов, пусть и молочных, — мера крайняя. Это может негативно повлиять на формирование прикуса. Поэтому главная задача детской стоматологии — сделать все, чтобы спасти детские зубки от преждевременной гибели, доведя лечение до конца. Случается, что даже после удаления пульпы боль не уходит — в такой ситуации могут оказаться не только дети, но и взрослые. На этот случай существует отдельный список причин и алгоритм действий.
Почему болит депульпированный зуб и как снять боль
Боль, которая появляется после установки пломбы, на медицинском языке называется постпломбировочной. Действительно, случается, что после лечения пульпита зуб болит при надкусывании пищи. Некоторые стоматологи уверены, что это всегда результат врачебной ошибки, даже если внешне все сделано правильно. Другие называют это нормой с поправкой на то, что болевые ощущения не должны длиться больше недели. Тем не менее есть общепринятый список причин, которые наиболее часто рождают неприятные ощущения уже после лечения.
- Материал вывели за верхушку зубного корня. В этой ситуации боль может длиться месяцами, в зависимости от того, какое количество материала проникло в мягкие ткани. Диагностировать это можно только с помощью рентгена.
- Каналы запломбировали с нарушением технологии. Опасность ошибки в том, что зуб длительное время может вообще никак не реагировать, не давая поводов для беспокойства. Болевые ощущения могут появиться через месяцы и даже годы. Выход здесь только один —заново поставить пломбу.
- Повредили зубной корень. В процессе манипуляций при неумелом обращении специальными инструментами стоматологи способны проделать в корне зуба дырку. Тут же возникает боль и кровоточивость, впрочем, под действием анестезии пациент может и не заметить последствий. Однако болевые ощущения проявят себя во всей полноте, как только заморозка пройдет. Депульпированный зуб при таком повреждении болит 2–3 недели и даже больше, может возникнуть нагноение в области корня.
- У пациента аллергия на материалы. Обычные симптомы аллергии — отек, припухание щеки или губы и боль в зубе, которые не проходят длительное время. Лучший выход здесь — это повторная пломбировка с использованием других компонентов.
В целом болевые ощущения в течение 2–3-х дней — явление нормальное. Организм реагирует на травматичное для него вторжение. Если боль не утихает, но рентген показывает, что пломбировка проведена правильно, врач может назначить физиотерапевтические процедуры. Это лечение ультразвуком, использование аппарата Дарсонваля, который воздействует на проблемную область микротоками, электрофорез анальгезирующих средств, лазерная терапия и т. д. В большинстве современных клиник контрольный прием после депульпирования включен в программу лечения, поскольку среднестатистическому больному не под силу отличить нормальное физиологическое состояние от развития патологии. Лучшее, что может сделать пациент, — это обратиться к врачу при малейших подозрениях.

Лечение, типы, симптомы, причины и многое другое
Внутри самой внутренней части каждого зуба находится область, называемая пульпой. Мякоть содержит кровь, запасы и нервы для зуба. Пульпит - это состояние, которое вызывает болезненное воспаление пульпы. Это может произойти в одном или нескольких зубах, и вызвано бактериями, которые проникают в пульпу зуба, вызывая его опухание.
Существует две формы пульпита: обратимый и необратимый. Обратимый пульпит относится к случаям, когда воспаление слабое и пульпа зуба остается достаточно здоровой, чтобы ее можно было сохранить.Необратимый пульпит возникает, когда воспаление и другие симптомы, такие как боль, являются серьезными, и пульпа не может быть спасена.
Необратимый пульпит может привести к типу инфекции, называемой периапикальным абсцессом. Эта инфекция развивается в корне зуба, где это вызывает карман гноя, чтобы сформироваться. Если не лечить, эта инфекция может распространиться на другие части тела, такие как пазухи, челюсть или мозг.
Оба типа пульпита вызывают боль, хотя боль, вызванная обратимым пульпитом, может быть слабее и возникать только во время еды.Боль, связанная с необратимым пульпитом, может быть более сильной и проявляться в течение дня и ночи.
Другие симптомы обеих форм пульпита включают:
- воспаление
- чувствительность к горячей и холодной пище
- чувствительность к очень сладкой пище
Необратимый пульпит может включать в себя дополнительные симптомы инфекции, такие как:
У здоровых зуб, слои эмали и дентина защищают пульпу от инфекции. Пульпит возникает при нарушении этих защитных слоев, что позволяет бактериям проникать в пульпу, вызывая отек.Мякоть остается зажатой внутри стенок зуба, поэтому отек вызывает давление и боль, а также инфекцию.
Слои эмали и дентина могут быть повреждены в результате нескольких условий, в том числе:
- полостей или разрушение зуба, что приводит к эрозии зуба
- , например, при ударе по зубу
- с переломом зуба, который подвергается воздействию пульпа
- повторяющаяся травма, вызванная проблемами с зубами, такими как смещение челюсти или бруксизм (растирание зубов)
Все, что увеличивает риск разрушения зубов, например, жизнь в области без фторированной воды или наличие определенных заболеваний, таких как диабет, может увеличить риск пульпита.
Дети и пожилые люди также могут подвергаться повышенному риску, но это во многом определяется качеством стоматологической помощи и привычками гигиены полости рта.
Стиль жизни может также увеличить риск возникновения пульпита, в том числе:
- плохие привычки гигиены полости рта, например, не чистить зубы после еды и не посещать стоматолога для регулярных осмотров
- , придерживаться диеты с высоким содержанием сахара или употреблять пищу и напитки, которые способствуют разрушению зубов, такие как рафинированные углеводы
- , имеющие профессию или хобби, повышающие риск воздействия на рот, такие как бокс или хоккей
- хронический бруксизм
Пульпит обычно диагностируется стоматологом.Ваш стоматолог осмотрит ваши зубы. Они могут сделать один или несколько рентгеновских снимков, чтобы определить степень кариеса и воспаления.
Можно провести тест на чувствительность, чтобы определить, нет ли у вас боли или дискомфорта, когда зуб соприкасается с жаром, холодом или сладкими раздражителями. Степень и продолжительность вашей реакции на раздражители могут помочь вашему стоматологу решить, была ли затронута вся или только часть пульпы.
Дополнительный тест на постукивание зуба, в котором используется легкий тупой инструмент для легкого постукивания по пораженному зубу, может помочь вашему стоматологу определить степень воспаления.
Ваш стоматолог может также проанализировать, какая часть пульпы зуба повреждена с помощью электрического тестера пульпы. Этот инструмент подает крошечный электрический заряд на пульпу зуба. Если вы чувствуете этот заряд, пульпа вашего зуба все еще считается жизнеспособной, и пульпит, скорее всего, обратим.
Методы лечения варьируются в зависимости от того, является ли ваш пульпит обратимым или необратимым.
Если у вас обратимый пульпит, лечение симптомов воспаления должно устранить ваши симптомы.Например, если у вас есть полость, удаление разрушенной области и восстановление ее с помощью наполнителя должно облегчить вашу боль.
Если у вас необратимый пульпит, ваш стоматолог может порекомендовать вам обратиться к специалисту, например, к эндодонту. Если возможно, ваш зуб может быть спасен с помощью процедуры, которая называется пульпэктомия. Это первая часть корневого канала. Во время пульпэктомии пульпа удаляется, но остальная часть зуба остается нетронутой. После удаления пульпы полую область внутри зуба дезинфицируют, заполняют и герметизируют.
В некоторых случаях весь зуб должен быть удален. Это известно как удаление зуба. Удаление зуба может быть рекомендовано, если ваш зуб умер и не может быть спасен.
После пульпэктомии или удаления зуба сообщите своему хирургу, если у вас возникнут какие-либо из следующих симптомов:
- сильная боль или боль, которая усиливает
- отек внутри или снаружи рта
- чувство давления
- рецидив или продолжение ваших первоначальных симптомов
Лечение боли, как до, так и после лечения, обычно проводится с помощью нестероидных противовоспалительных (НПВП) препаратов.Они обеспечивают облегчение от боли и воспаления.
Поговорите со своим стоматологом о марке НПВП и дозировке, которая подходит именно вам. Если вам требуется удаление корневого канала или зуба, ваш хирург может назначить более сильные обезболивающие препараты.
Пульпита часто можно избежать, соблюдая правила гигиены полости рта и регулярно посещая стоматолога. Сокращение или устранение сладостей, таких как сладкие колы, пирожные и конфеты, также могут помочь.
Если у вас бруксизм, защита зубов может помочь защитить ваши зубы.
Обратитесь к стоматологу, если заметите боль во рту. Если у вас пульпит, его раннее лечение может помочь предотвратить необратимый пульпит. Обратимый пульпит лечат путем удаления полости и заполнения зуба. Удаление корня канала или зуба при необратимом пульпите.
Мертвый зуб: симптомы, причины и лечение
Если вы покупаете что-то по ссылке на этой странице, мы можем получить небольшую комиссию. Как это работает
Зуб называется «мертвым», когда к нему больше нет кровотока. Иногда это также называют «не жизненно важным зубом».
Как разрушение зуба, так и травма могут привести к мертвому зубу. В этой статье мы рассмотрим общие симптомы, а также способы лечения и профилактики мертвого зуба.
Зуб состоит из трех слоев - эмали, дентина и пульпы.Мякоть содержит кровеносные сосуды и нервы.
Мертвые или умирающие нервы в мякоти могут привести к мертвому зубу. У мертвого зуба больше не будет кровотока.
Мертвый нерв в зубе иногда называют некротической пульпой или зубом без пульпы.
Как только это произойдет, зуб в конечном итоге выпадет сам по себе. Однако ждать, пока это произойдет, может быть опасно, поскольку зуб может заразиться и повлиять на челюсть и другие зубы.
Не всегда легко определить мертвый зуб, просто взглянув на него.Только специалист-стоматолог сможет его диагностировать, поэтому регулярные поездки к стоматологу важны.
Существуют, однако, два основных симптома мертвого зуба, которые могут помочь с самодиагностикой:
Боль
Зуб, который мертв или умирает, может привести к изменению уровня боли, от почти не существующего до чрезвычайно сильного болезненный. Умирающий нерв или инфекция обычно вызывают усиление боли.
Некоторые люди задаются вопросом, почему они испытывают боль, если нерв мертв.Однако боль возникает не изнутри зуба, а из-за чрезвычайно чувствительных нервных окончаний вокруг зуба, называемых пародонтальной мембраной.
Бактерии и остатки мертвого нерва, или гной, накапливаются в полости пульпы внутри зуба и оказывают давление на мембрану пародонта, что может вызвать сильную боль.
Если есть инфекция, она может превратиться в абсцесс и вызвать другие симптомы, в том числе:
- плохой вкус
- неприятный запах
- отек
- прыщ на деснах
Изменение цвета
Если зуб мертв, он часто становится темнее, и человек может заметить изменение цвета на желтый, серый или черный.
Изменение цвета обычно происходит, потому что эритроциты умирают. Это очень похоже на синяки.
Изменение цвета обычно происходит, если мертвый зуб не лечится и со временем увеличивается.
Существуют две основные причины мертвого зуба: кариес и травма зуба.
Разрушение зуба
Разрушение зуба начинается на самом внешнем слое зуба, но со временем это может привести к полостям, которые проникают в более глубокие слои.
Если эти полости не лечить, они могут в конечном итоге достичь пульпы и создать путь проникновения бактерий в зуб и вызвать гибель нерва.
Здоровая мякоть будет иметь воспалительную реакцию на бактерии, чтобы попытаться бороться с инфекцией, но лейкоциты могут только задержать ее.
Давление внутри пульпы будет увеличиваться, прерывая кровоснабжение, истощая нервы и убивая пульпу. Это может вызвать сильную боль.
Травма зуба
При физической травме зуба, например, в результате спортивной травмы или падения, кровеносные сосуды могут лопнуть или кровоснабжение зуба может быть прервано.
В конечном счете, поскольку к зубу не течет кровь, нерв и другие живые ткани внутри пульпы погибнут.
Раннее лечение для исправления мертвого зуба имеет жизненно важное значение.
Даже если человек сначала не испытывает боли, если он подозревает, что у него мертвый зуб, ему следует обратиться к врачу, поскольку это может стать чрезвычайно болезненным.
Рентген часто помогает стоматологу диагностировать мертвый зуб.
Существует два варианта лечения мертвого зуба:
- удаление или удаление
- корневой канал
удаление
Если стоматолог не может восстановить зуб, возможно, ему придется удалить его.Это одна из причин, почему раннее лечение так важно.
Удаление зуба - это простая процедура, которая относительно дешевая и безболезненная. Позже стоматолог может заменить зуб фиксированным мостом, имплантатом или другим протезным зубом.
Корневой канал
Стоматологи избегают удаления зубов, если это вообще возможно, поэтому могут сначала порекомендовать корневой канал.
Также известное как эндодонтия, лечение корневых каналов направлено на удаление всех инфекций из зуба и корня. Затем участок очищается и запечатывается, чтобы предотвратить дальнейшее заражение.
Лечение корневых каналов является длительным процессом, и человеку, вероятно, придется посещать стоматолога более одного раза, прежде чем лечение будет завершено.
После того, как инфекция прошла, стоматолог полностью заполнит зуб. После лечения мертвый зуб по-прежнему может функционировать, так как большая часть зуба еще не повреждена.
Однако, поскольку мертвые зубы могут быть более хрупкими, некоторым людям может потребоваться установить коронку, которая обеспечит дополнительную поддержку и прочность зубу.
Фонд гигиены полости рта рекомендует людям выполнять процедуру ухода за зубами:
- чистить зубы фторсодержащей зубной пастой перед сном и, по крайней мере, еще раз в течение дня
- чистить зубы зубной нитью или межзубной щеткой, по крайней мере, один раз в день
- избегая сладких блюд и напитков
- с регулярными стоматологическими осмотрами
Фторсодержащая зубная паста, зубная нить и межзубные щетки доступны для покупки онлайн.
Предотвращение травмы зуба не всегда легко, хотя людям, которые занимаются определенными видами спорта, рекомендуется надевать защитный щиток десны или капу.
Кроме того, человек должен избегать жевания льда и открытия предметов зубами. Люди, которые скрипят зубами ночью, могут посоветовать использовать капельницу во время сна.
Tooth - Американская стоматологическая ассоциация
Ваши зубы состоят из четырех зубных тканей. Три из них - эмаль, дентин и цемент - являются твердыми тканями. Четвертая ткань - пульпа или центр зуба, который содержит нервы, кровеносные сосуды и соединительную ткань, - это мягкая или не кальцинированная ткань.
Анатомия зуба
- Эмаль. Твердая кальцинированная ткань, покрывающая дентин в коронке зуба.Поскольку зубная эмаль не содержит живых клеток, она не может восстановить повреждения от разрушения или износа. Только стоматолог может исправить эти условия.
- Анатомическая Корона. Видимая часть вашего зуба. Обычно покрыт эмалью.
- Десны (также называемые деснами). Мягкие ткани, которые покрывают и защищают корни зубов и покрывают зубы, которые еще не прорезались.
- Палатная палата. Пространство, занимаемое пульпой - мягкие ткани в центре зубов, содержащие нервы, кровеносные сосуды и соединительную ткань.
- Шея. Область, где корона соединяется с корнем.
- Дентин. Та часть зуба, которая находится под эмалью и цементом. Он содержит микроскопические канальцы (маленькие полые трубки или каналы). Когда дентин теряет свое защитное покрытие (эмаль), канальцы позволяют теплу и холоду, кислой или липкой пище стимулировать нервы и клетки внутри зуба, вызывая чувствительность.
- Челюстная кость (альвеолярная кость.) Часть челюсти, которая окружает корни зубов.
- Корневой канал. Часть полости пульпы внутри корня зуба; камера в корне зуба, которая содержит пульпу.
- Цемент. Твердая соединительная ткань, покрывающая корень зуба, обеспечивающая прикрепление к периодонтальной связке.
- Периодонтальная связка. Система коллагеновых волокон соединительной ткани, которые соединяют корень зуба с его гнездом.



