Сколько длится приступ подагры
Быстрое и эффективное снятие боли при подагре
Возможно ли быстрое снятие боли при подагре? Подагра (др. греч. буквально — капкан для ног) — патология хронического характера, связанная с нарушением обмена веществ, при которой повышено содержание мочевой кислоты во всех жидких средах и тканях организма, вследствие чего кислота накапливается в виде кристаллов. Заболевание относится к категории метаболических нарушений, имеет приступообразный характер. Повышение ее в крови называется гиперурикемией.
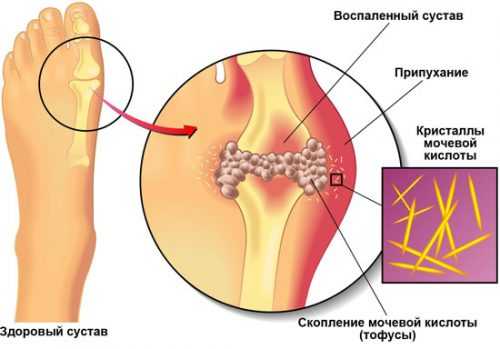
Подагра известна еще с древности и описана впервые еще Гиппократом. Ее частота на сегодня 0,3%, мужчины страдают ею чаще в 2–7 раз. Пик заболевания приходится на возраст 40–50 лет. После менопаузы у женщин при отсутствии эстрогена подагра характерна и для них. Зависимость подагры от характера питания была отмечена еще во времена войны, когда заболеваемость ею резко сокращалась ввиду отсутствия мяса.
Клинические проявления подагры в основном в 2 видах — подагрического артрита и нефролитиаза уратами в почках. Скопления мочевой кислоты в суставах выражаются в появлении тофусов — шишек под кожей, содержащих мочевую кислоту. Эти подагрические узлы нарушают работу суставов.
Этиология явления
Завышенный уровень уратов — основная причина подагры. Такая картина может возникать только в результате 2 причин:
- поступление мочевой кислоты настолько повышено, что здоровые почки не успевают ее выводить;
- это как раз тот момент, когда человек имеет пристрастия в еде и не воздерживается при этом.
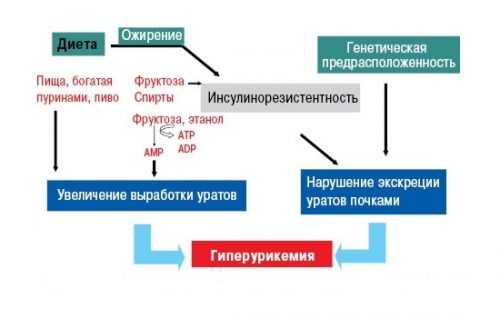
2 причина — кислота поступает в меру, но больны сами почки и с задачей выведения не справляются. Ураты выбирают места, где кровоснабжение меньше и откладываются именно там, потому что кристаллам здесь легче укрепиться: хрящи, суставы и сухожилия. Также они любят откладываться в почках, тогда у больного развивается МКБ, но при подагре у таких больных приступов почечных колик бывает мало. Провоцирующую роль играют также:
- пристрастие к красному мясу;
- жирной пище;
- бобовым;
- кофе;
- алкоголю;
- наследственная предрасположенность;
- ожирение;
- гиподинамия;
- патология печени и почек;
- незначительное употребление воды.

Симптоматические проявления
Сразу необходимо отметить, что вылечить подагру полностью не представляется сегодня возможным, но болезнь можно обуздать. Долгое время патология протекает без симптомов, потом вдруг возникает приступ острейших болей в суставе, чаще ночью. Больные характеризуют эти боли как грызущие, выворачивающие. Сустав краснеет, появляется опухоль, сустав и окружающая его ткань начинают гореть. Общая гипертермия может достигать 40ºС. Симптоматика развивается в течение часа.
Излюбленная локализация — большой палец ноги, его плюснефаланговый сустав, вокруг него появляется припухлость и краснота. Классические анальгетики в это время неэффективны. Днем боль немного отступает, но вечером все начинается снова. Такой острый период может продолжаться до недели. Затем подагра стихает и переходит в дремоту до полугода — года, иногда до 3 месяцев, нередко затишье может быть длительным — 10–20 лет.
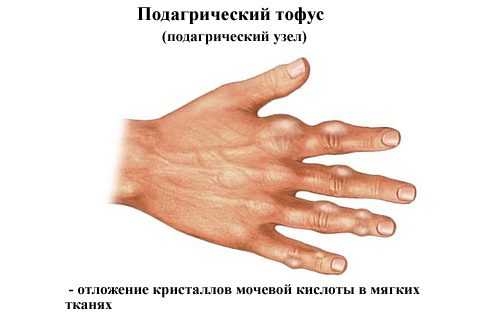
Молчание — не синоним выздоровления. С каждым приступом время ремиссий будет сокращаться. Сустав постепенно разрушается, поражаются соседние суставы. Подагрические узлы, появляющиеся со временем — показатель того, что организм активно борется с солевыми отложениями, пытаясь их разрушить при помощи лейкоцитов, воспринимает соли как инородное тело. Прибытие к пораженной зоне лейкоцитов и выражается в воспалении, ткани становятся отечные. Воспаленные тофусы лопаются, и появляется белая пыль — это не что иное, как кристаллы мочевой кислоты. Поражается обычно 1 сустав.
Хроническое течение характеризуется:
- появлением артритов в мелких и средних суставах конечностей, давящими ощущениями в них;
- МКБ;
- тофусами в суставах, веках и ушных раковинах.
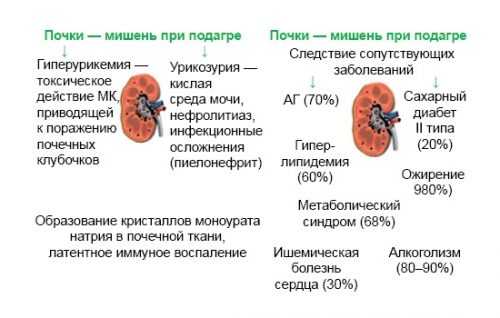
Часто на первом пальце ноги появляется уродливая шишка-нарост, опухоль, которая мешает обуваться. Зона больного сустава багрово-синюшная, опухшая, чувствительная даже к легкому прикосновению. В почках кристаллы уратов способны повреждать их канальцы. Это ведет к появлению в них воспалений — гломерулонефритов, пиелонефритов и нефритов. Течение таких воспалений незаметное, но они могут быстро привести к ОПН.
Помощь при приступе
Чем снять боль при подагре на ногах? Даже с выполнением всех рекомендаций при приступе снять боль мгновенно невозможно. Но облегчить состояние, сократив время боли, можно. Сколько длится приступ подагры? Обычно он длится от нескольких часов до недели.
Для начала больному прописывается постельный режим и полный покой ноге. Ноги должны быть приподняты подушкой выше уровня головы.
Что делать при приступе подагры? При нестерпимой боли пораженный сустав можно обложить льдом на полчаса. На ночь обязателен компресс с мазью Вишневского или Димексидом. Питье щелочных напитков — овсяный и другие кисели, минеральная или простая вода с лимоном, молоко. Другая еда исключается на время. При здоровых почках объем потребляемой воды 3 л.
Снять острый приступ подагры моментально невозможно, но уменьшить воспаление и отек можно применением НПВС курсом на 2 недели — Бутадион, Метиндол, Ибупрофен, Диклофенак, Индометацин, Напроксен и др. Большую роль играет питье щелочных вод при обострениях: она нормализует обмен и хорошо выводит с мочой пурины. Пурины — это как раз те вещества, которые поступают с пищей или образуются в организме, они являются предшественниками мочевой кислоты. Воды должны быть щелочными и с органическими веществами — Нарзан, Ессентуки и Боржоми.
Читайте подробнее: Лечение подагры Ибупрофеном
Принципы лечения
Лечение острого приступа подагры должно преследовать 2 цели: купировать приступ боли и обеспечить профилактику обострений. Для этого необходимо добиться снижения уровня мочевой кислоты в крови и снять воспаление. С этой целью в комплекс лечения включается диета, лекарственные препараты, физиотерапия, ЛФК, массаж, народные средства.
Снижение мочевой кислоты достигается при назначении таких лекарств, как:
Они служат для профилактики приступов и растворения кислоты, уменьшения ее синтеза. Курс приема у них длительный, выбор препарата определяется врачом.
Быстрое снятие боли при подагре проводится приемом Колхицина, ГКС — Гидрокортизон, Метипред, Преднизолон (можно вводить внутрь сустава). Снять отек ноги ими можно быстро, боли в ноге, отечность и припухлость с краснотой они убирают быстро. Эффект заметен уже в первые сутки применения. Поэтому их общий курс не превышает 2 недель.
Обязательным является и местное лечение — компрессы с Димексидом, мазью Диклак или Диклобене, можно делать аппликации. Хондропротекторы назначаются для улучшения общего состояния суставов, сроком как минимум на 3 месяца и больше: Терафлекс, Дона. Витамины и препараты кальция — Кальцемин, Кальций-компливит и др.
Лечение без лекарств невозможно, они обязательный компонент.
Физиотерапевтическое лечение
Лечить физиопроцедурами можно при хронизации процесса только в период ремиссий. Они нормализуют воспалительное явление, кровообращение и биохимические процессы в месте поражения. Чаще других назначаются:
- электрофорез с новокаином и бишофитом;
- волновое лечение;
- парафин;
- УВЧ;
- лазеро- и бальнеотерапия.
Для улучшения состояния хрящевой ткани, восстановления ее двигательной функции применяют ЛФК и массаж. Умеренная физическая нагрузка улучшает подвижность суставов и предупреждает боли в ногах, разрабатываются мелкие суставы конечности, которые поражаются быстрее всего. Физическая активность не показана только при остром приступе.
Народное лечение
Народные методы являются лишь дополнительным подспорьем в лечении. Применяемая фитотерапия дает мягкий эффект. Средства могут быть общие и локального воздействия, например:
- Чаи из липы, плодов шиповника, боярышника, тимьяна, душицы, цветков синеголовки.
- Теплые ванночки из ромашки, календулы, бессмертника.
- Компрессы из пихтового и чесночного масла, пшеничной муки и дрожжей.
- Растирки из настойки цветков коровяка.
- Мазь из барсучьего жира, можжевельника и лаврового листа, мазь на основе цветов и коры каштана.
Чесночное масло и настойку каштана употребляют и внутрь.
Медикаментозные средства
Удаление избытка и нормализация уровня мочевой кислоты — на 90% прекращает приступы. Из лекарственных средств применяются:
- Аллопуринол — угнетает синтез мочевой кислоты. Этим он снижает ее концентрацию в организме. Кроме того, он постепенно растворяет излишки мочевой кислоты в почках, суставах. До сих пор это препарат № 1 в лечении подагры.
- Фебуксостат (Улорик, Аденурик) — избирательно угнетает ксантиноксидазу, препятствуя синтезу мочевой кислоты. Результаты его применения таковы, что уже через 3 месяца курса он полностью растворяет кристаллы уратов в суставах и не дает им накапливаться снова. Его большой плюс в том, что почечные патологии для него не помеха.
- Пеглотиказа (Pegloticase, Krystexxa) — лекарство для вливаний, содержит энзимы для растворения мочевых солей. Применяют при тяжелой форме протекания процесса для его стабилизации.
- Пробенецид (Сантурил, Бенемид) — его особенность не в том, что он уменьшает синтез мочевой кислоты, а в том, что он не дает ей обратно всасываться в почечных канальцах. Поэтому она выходит с мочой. Применим только при ремиссии.
- В качестве обезболивающих назначают Фулфлекс: поможет снять острую боль быстро, но ненадолго. Имеет противовоспалительный и противоотечный эффекты. Применяется местно и внутрь.
- Колхицин — очень хорошо снимает боль, и купирование приступа подагры проводят именно им. Уменьшает ураты, не давая выпадать в кристаллы. Содержит безвременник осенний. Он не дает лейкоцитам двигаться к очагу воспаления. Используется как неотложная помощь. В первые 12 часов приступа выпивают сразу 2 таблетки, с интервалом в час еще 1, в дальнейшем — по схеме врача.
Что можно сделать дома?
Как снять боль при подагре? Если у больного случился приступ дома, нужно обеспечить покой больной ноге:
- Создать для нее возвышение из подушки.
- К воспаленному участку приложить лед: несколько раз в день до получаса, пока боль не пройдет.
- Давать больше пить — в день до 1,5 л щелочной минеральной воды или простой подсоленной. Хорошо применять травяные чаи.
Фулфлекс — можно использовать как средство первой помощи. Боль при подагре в домашних условиях можно снять и аппликациями из Димексида и Новокаина, взятых в равной пропорции. Вместо Димексида можно использовать водку в виде компресса на ночь.
ГКС — очень хорошо снимают воспаление и отек, но угнетают иммунитет, поэтому врачи стараются применять их при перевешивании пользы от риска.
НПВП — имеют противовоспалительное, но более медленное, не иммуносупрессорное, действие, их применяют чаще и без особой опаски. Обычно назначают Диклофенак и Ибупрофен.
Последние исследования американцев показали, что к подагре предрасположены толстяки, любящие колбасы и сосиски. Выявлена прямая связь подагры и дефицита кальция и витамина С: после 40 лет их всегда не хватает.
Профилактические мероприятия
Требования профилактики довольно просты: правильный рацион и умеренные физические нагрузки. Физкультуре должно уделяться не менее 30 минут в день, это могут быть любые активные движения от танцев до плавания.

Норма выпиваемой в сутки воды — не меньше 2 л. Следить за уровнем мочевой кислоты в организме: не выше 60мг/л. Необходимо исключить субпродукты и жирные колбасы, мясо, копчености, бобовые, щавель, ксантины — кофе, чай, шоколад. Зато можно употреблять нежирное молоко, яйца, крупы, сыр, фрукты и овощи: они не содержат пурины. Для диеты подойдет стол № 6.
Избегать любого травмирования суставов и узкой обуви, подагра любит поражать поврежденные места.
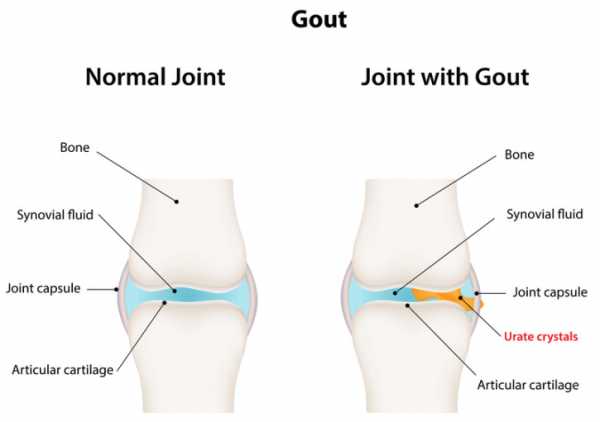
Подагра - это тип артрита, вызванного накоплением мочевой кислоты в суставах. Характеризуется внезапной и сильной болью в суставах. Это обычно затрагивает сустав в основании большого пальца ноги, но может также затронуть суставы пальцев, локтей, запястий или коленей. Эпизод подагры обычно длится около 3 дней с лечением и до 14 дней без лечения. Если не лечить, у вас больше шансов чаще появляться новые эпизоды, и это может привести к усилению боли и даже повреждению суставов.
Во время эпизода подагры вы испытываете сильную боль в суставах. После того, как первоначальная боль прошла, вы можете испытывать продолжительный дискомфорт. Сустав также обычно будет воспаленным и красным, и у вас может быть ограниченное движение в этой области.
Вы можете испытывать частые эпизоды подагры, которые могут привести к хронической подагре и постоянному повреждению суставов. У вас также могут появиться крошечные, белые и болезненные комки под кожей. Именно здесь образовались кристаллы урата.
Подагра обычно лечится противовоспалительными препаратами, стероидами или колхицином, но есть также определенные варианты образа жизни, которые могут сократить продолжительность эпизода подагры, в том числе:
Читайте дальше, чтобы узнать больше об управлении и предотвращении этого состояния ,
Противовоспалительные препараты, такие как ибупрофен (Advil, Motrin), следует принимать, как только вы начинаете вспыхивать. Это лекарство можно приобрести без рецепта. Если у вас есть история подагры, убедитесь, что у вас всегда есть противовоспалительные препараты. Таким образом, если у вас есть эпизод, вы можете принимать лекарства, как только появляются симптомы.
Противовоспалительные препараты должны начать действовать в течение трех дней. В то же время, следующие домашние средства могут помочь:
- отдохните и поднимите пораженную ногу
- сохраните сустав в прохладе, наложив пакет со льдом на 20 минут.
- выпейте много воды
- постарайтесь не дать вашей кровати одежда коснется сустава ночью, что может вызвать его раздражение.
Если после трех дней эпизод не стих, проконсультируйтесь с врачом.Они могут назначать стероиды либо в форме таблеток, либо в виде инъекций.
Если у вас частые вспышки, ваш врач, вероятно, захочет проверить вашу кровь, чтобы проверить уровень мочевой кислоты. Если у вас положительный результат теста на высокий уровень мочевой кислоты, вам может быть назначен аллопуринол (Zyloprim, Lopurin) или фебуксостат (Uloric), который может снизить эти уровни при длительном приеме.
Мочевая кислота вырабатывается организмом, когда она расщепляет химическое вещество под названием пурин. Затем он выводится из организма с мочой.Пурин естественным образом содержится в нашем организме, но также содержится во многих продуктах. Следование диете подагры с низким содержанием пурина может помочь уменьшить частоту вспышек подагры.
Диета от подагры такая же, как и у большинства диет. Он рекомендует вам питаться сбалансированным и здоровым образом. Поддержание здорового веса также важно, так как избыточный вес увеличивает вероятность возникновения приступов подагры. Избыточный вес также увеличивает интенсивность обострений и усложняет управление ими. Исследования показали, что потеря веса, даже без ограничения потребления пурина, снижает уровень мочевой кислоты.
Если у вас в анамнезе подагра, эти продукты могут помочь контролировать уровень мочевой кислоты и снизить риск возникновения вспышек:
- фруктов, овощей и цельного зерна, которые содержат сложные углеводы
- воды
- с низким содержанием жира или обезжиренные молочные продукты
- кофе
- вишня
- любая пища, которая богата витамином С.
Вы также должны ограничивать или избегать эти продукты:
- белый хлеб
- сладкие закуски и напитки
- красное мясо и жирная птица
- жирные молочные продукты
- печень и почки
- некоторые морепродукты, включая анчоусы, сельдь, сардины, мидии, морские гребешки, форель, пикшу, скумбрию и тунца
- алкоголь
Позвоните своему врачу, если вы ' Вы впервые испытываете внезапную и сильную боль в одном из ваших суставов.Диагноз подагры важен для того, чтобы вы знали, как эффективно ее лечить. После постановки диагноза ваш врач даст вам много советов о том, как управлять состоянием, если оно вернется.
Немедленно обратиться к врачу, если у вас жар и красный или воспаленный сустав. Это может быть признаком инфекции, которая может потребовать лечения.
Выбор здорового образа жизни не только поможет справиться с интенсивностью боли подагры во время вспышки, но также может предотвратить возникновение будущих эпизодов.Если у вас начались обострения, примите безрецептурные противовоспалительные препараты, как только у вас начнутся симптомы, и отдохните и заморозьте пораженный сустав. Поговорите с врачом, если симптомы не улучшаются в течение трех дней после лечения или если вы впервые испытываете эти симптомы.
Как долго длится подагра?
На вопрос «Как долго длится подагра?» большинство людей сказали бы: "Слишком долго!" Реальный ответ: три причины могут способствовать продолжительности приступа подагры.
Подагра атакует быстро, обычно ночью и чаще всего на большом пальце ноги. Боль усиливается через 8-12 часов после начала заболевания. Симптомы подагры могут быть чрезвычайно болезненными, и первые 24 часа обычно являются худшими. Приступ подагры обычно длится от трех до 10 дней. Тем не менее, ответ на общий вопрос «Как долго длится подагра?» сложнее.
Помните, что ваши проблемы с подагрой назревали уже довольно давно, возможно, годы. Подагра вызвана накоплением мочевой кислоты в крови. Мочевая кислота - это отходы, которые обычно выводятся из организма почками. Когда ваши почки не полностью функционируют и / или ваш организм вырабатывает слишком много мочевой кислоты, чтобы почки могли ее поддерживать, избыток мочевой кислоты в крови может стать твердыми кристаллами, которые прикрепляются к суставам и сухожилиям, создавая почву для воспаления и болезненных подагра.
Имея это в виду, отвечая на вопрос «Как долго длится подагра?» зависит от трех основных факторов.
1. Ваши симптомы подагры
Во-первых, вам нужно знать, как определить подагру, что означает, что вам нужно обратиться к врачу, по крайней мере, для первой атаки. Симптомы подагры - отек суставов, воспаление, покраснение и воспаление кожи - также могут быть связаны с другими заболеваниями.
Если подагра очень похожа на артрит, вы правы. Подагра является формой артрита в том, что это воспаление суставов.И как артрит, настоящий ответ на вопрос «Как долго длится подагра?» К сожалению, это целая жизнь. Хорошая новость заключается в том, что лекарства и диета могут влиять на тяжесть и частоту подагры.
При лечении отдельные эпизоды приступа подагры будут меньше, а продолжительность и тяжесть уменьшатся. У некоторых больных подагрой никогда не бывает второго эпизода. Но без лечения подагра скорее всего вернется.
2. Ваше лечение подагры на дому
Во-вторых, обычно вы можете облегчить симптомы подагры в домашних условиях.Лекарства, которые назначает ваш врач, важны для длительного лечения подагры, но как только появится подагра, ваша цель - избавиться от нее с помощью лечения и диеты. Это также помогает максимально укрепить сустав, применяя холодные компрессы по мере необходимости. Иногда носить носок даже больно, поэтому некоторые страдающие подагрой прорезают отверстие в области большого пальца своих носков.
Вы должны пить много жидкости - важно оставаться гидратированным. И внебиржевые НПВП (нестероидные противовоспалительные препараты), такие как ибупрофен, могут помочь облегчить боль.
(Для получения дополнительной информации см. Статью Национальной научной библиотеки США «Что я могу сделать самостоятельно для предотвращения приступов подагры».)
3. Узнайте, какие продукты вызывают приступы подагры
В-третьих, с лекарством или без него вы должны изменить свою диету, чтобы уменьшить количество и тяжесть приступов. Узнайте, какие элементы в вашем рационе вызывают вспышки, и избегайте продуктов, которые вызывают подагру. Большинство пациентов с подагрой согласятся с тем, что избегать продуктов, вызывающих подагру, гораздо проще, чем перенести очередную вспышку
Среди известных продуктов, вызывающих подагру, - сладкие безалкогольные напитки, пиво, алкоголь, помидоры, говядина, свинина, баранина, печень, сельдь, скумбрия, мидии, сардины, тунец и корюшка. Мы также будем осторожны с потреблением бекона, индейки, лосося, форели и пикши. (См. «Продукты, которых следует избегать при подагре».)
Этот список «избегать» может заставить вас задуматься о том, что вы едите из .

Вишня хорошо известна как безопасная пища для подагры. Исследования показали, что вишня может снизить риск подагры.
Безопасные продукты «подагры», вероятно, вас не удивят: овощи, нежирные молочные продукты, вишня и углеводы с высоким содержанием клетчатки - это то, что поможет вам избежать боли подагры.
Для получения дополнительной информации о продуктах питания, которые являются частью диеты подагры, смотрите эти сообщения:
ИСТОЧНИКИ И РЕСУРСЫ
Для получения дополнительной информации о подагре в целом, пожалуйста, посетите эти сообщения:
.10 вопросов об управлении подагрой
подагра это болезнь, которая может вспыхнуть без предупреждения. Задавая врачу эти 10 вопросов, вы сможете лучше справиться с болезнью.
Почему у меня подагра?
Подагра вызвана отложениями острых игольчатых кристаллов мочевой кислоты в суставах, которые вызывают воспаление, покраснение и жар вокруг сустава, а также сильную боль. Мочевая кислота поступает из двух основных источников: изнутри от разрушения старых или поврежденных клеток организма и извне из продуктов, таких как красное мясо и морепродукты, которые содержат много вещества, называемого пуринами.
Ряд факторов может увеличить ваши шансы заболеть подагрой, включая генетику, пол, возраст, вес и медицинские условия, включая гипертонию. Некоторые лекарства, такие как диуретики, также могут вызывать подагру.
Ваш врач может чувствовать, что некоторая комбинация этих факторов подвергает вас высокому риску или что ваша диета усугубляет проблему.
Какие другие заболевания связаны с подагрой?
Высокие уровни мочевой кислоты связаны с гипертонией, диабетом, высоким уровнем холестерина и ожирением.Лечение этих условий может улучшить подагру.
Как долго длится приступ подагры и как часто я его получу?
Острый приступ подагры может длиться от трех до 10 дней с приемом лекарств или без них. У некоторых людей в течение жизни случается только одно нападение, но без лечения или радикальных изменений в рационе питания и факторах риска атаки могут в конечном итоге происходить несколько раз в год.
Какие у меня варианты лечения подагры?
При остром приступе подагры лекарства назначаются просто для уменьшения боли и воспаления; они не влияют на уровень мочевой кислоты.Варианты включают нестероидные противовоспалительные препараты (НПВП), пероральные кортикостероиды и колхицин, в зависимости от того, что переносится лучше всего. Если поражен только один сустав, кортикостероид может быть непосредственно введен в сустав, чтобы уменьшить воспаление и боль.
После того, как атака утихнет, многим (но не всем) людям потребуется постоянное лечение, направленное на поддержание уровня мочевой кислоты в нормальном диапазоне для предотвращения дальнейших атак.
«Руководство по лечению кого-либо, - говорит Хаим Путтерман, доктор медицинских наук, руководитель отделения ревматологии в медицинском колледже Альберта Эйнштейна, Нью-Йорк, - это количество и степень тяжести приступов.Это означает, что вам может не потребоваться длительное лечение, если у вас был только один приступ. Длительное лечение либо снижает выработку мочевой кислоты в организме, либо ускоряет ее выведение. Любой подход может выровнять концентрации мочевой кислоты в организме.
Почему я должен продолжать принимать лекарства, если у меня подагра лучше?
Между приступами может быть низкое воспаление, и отложения кристаллов могут увеличиваться в размерах и в конечном итоге становиться твердыми и повредить сустав.Лекарства помогают предотвратить это. «Важно знать, что подагра является заболеванием мочевой кислоты, поэтому вы должны поддерживать низкий уровень, принимая лекарства каждый день», - говорит доктор Путтерман.
Есть ли побочные эффекты от моих лекарств от подагры?
Препараты для лечения острых приступов подагры и длительного контроля мочевой кислоты могут иметь побочные эффекты. Лекарства, которые резко изменяют уровень мочевой кислоты, могут вызвать приступ подагры (или усугубить текущий приступ), в то время как уровень мочевой кислоты колеблется.По этой причине попытки снизить уровень мочевой кислоты часто откладываются до тех пор, пока болезненный острый приступ не утихнет.
НПВП могут вызывать раздражение желудка, а кортикостероиды при кратковременном применении при приступе подагры могут вызывать бессонницу, раздражение желудка и трудности с контролем уровня сахара в крови у человека с диабетом. Колхицин (Colcrys), используемый в основном для острых приступов, имеет тенденцию вызывать желудочно-кишечные побочные эффекты, особенно диарею. Из-за возможных побочных эффектов вы должны записать все проблемы и поработать с врачом, чтобы найти лучший режим приема лекарств.
Я давно принимал лекарства, но они ничего не делали - значит ли это, что у меня ничего не получится?
«Некоторые пациенты, возможно, принимали лекарства много лет назад и имели побочные эффекты, поэтому они не обращаются к врачу, потому что думают, что им нечего предложить», - говорит Путтерман. «Это изменилось, потому что появились новые лекарства от подагры».
Какие лекарства могут повлиять на те, которые мне нужно принимать при подагре?
Принимая аллопуринол (Zyloprim), который снижает уровень мочевой кислоты, с некоторыми другими лекарствами опасно, говорит Путтерман.Поэтому вам нужно рассказать своему врачу обо всем, что вы принимаете, включая добавки и безрецептурные препараты.
Некоторые мочегонные средства могут ухудшить подагру и должны быть заменены другими лекарствами. Некоторые лекарства, необходимые после пересадки органа или для лечения рака, могут неблагоприятно реагировать на терапию, контролирующую подагру. Низкие дозы аспирина могут привести к задержке мочевой кислоты и повышению уровня мочевой кислоты. Тем не менее, высокие дозы аспирина могут на самом деле снизить уровень мочевой кислоты, но никогда не должны приниматься без разрешения вашего врача из-за потенциальных побочных эффектов.
Как мне изменить свою диету?
«Большая часть вырабатываемой нами мочевой кислоты является эндогенной [из нашего собственного организма] - она не поступает из внешних источников», - объясняет Паттерман. Это означает, что одной из основных причин подагры (и вспышек) является избыточный вес, так как есть больше клеток, которые должны быть разрушены. Потеря веса снизит уровень мочевой кислоты.
Употребление в пищу большого количества определенных продуктов с высоким содержанием пуринов, веществ, которые расщепляются до мочевой кислоты, может увеличить вероятность подагры.Они включают мясо, такое как бекон, телятина и мясо органов (часто встречается в соусе, мясном бульоне и мясном бульоне) и морепродукты, такие как пикша, форель, сельдь и морские гребешки.
Люди, которые потребляют разумно высокий уровень молочных продуктов с низким содержанием жира, показали меньшее количество приступов подагры. Потребление кофе, как с кофеином, так и без кофеина, также снижает риск подагры.
Есть много пищевых добавок, которые утверждают, что «вылечивают» подагру, но «ничего не достаточно для пациента с установленной подагрой, чтобы полностью искоренить это заболевание», - говорит Путтерман.
Нужно ли отказаться от алкоголя?
Существует известная связь между приступами подагры и алкоголем, особенно пивом, с высоким содержанием пуринов, которые вызывают повышение уровня мочевой кислоты. Паттерман осознает, что для некоторых пациентов может быть трудно полностью исключить алкоголь, и предлагает умеренность. Лучше распределять потребление в течение вашей недели, а не пить много раз в любую ночь, сценарий, который с большей вероятностью вызывает вспышку подагры.
Есть несколько способов помочь подагре.Поработайте со своим врачом, чтобы получить ответы, которые вам нужны, и изучите все возможные варианты как образа жизни, так и лекарств.

