Лпнп в крови норма у женщин
норма, почему повышены, как снизить
Липопротеины низкой плотности называют вредным или плохим холестерином. Повышенная концентрация ЛПНП вызывает жировые отложения на стенках сосудов. Это приводит к сужению, иногда полной закупорке артерий, повышает вероятность развития атеросклероза с опасными осложнениями: инфаркт, инсульт, ишемия внутренних органов.
Откуда берутся липопротеины низкой плотности
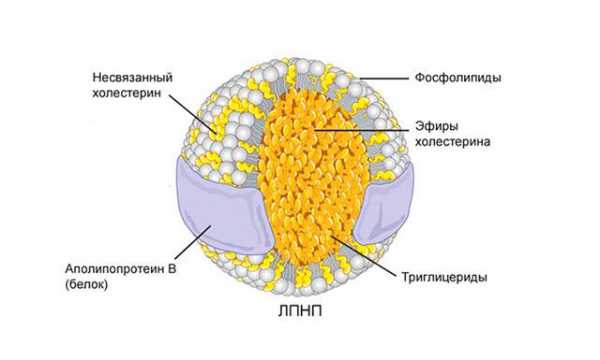
ЛПНП образуются в процессе химической реакции из ЛПОНП – липопротеинов очень низкой плотности. Они отличаются низким содержанием триглицеридов, высокой концентрацией холестерина.
Липопротеиды низкой плотности диаметром 18-26 нм, 80% ядра составляют жиры, из них:
- 40% - эфиры холестерина;
- 20% - белок;
- 11% - свободный холестерин;
- 4% - триглицеролы.
Основная задача липопротеидов – перенести холестерин к тканям и органам, где он используется для создания мембран клеток. Связующим звеном служит аполипопротеин В100 (белковая составляющая).
Дефекты аполипопротеина приводят к сбоям жирового обмена. Липопротеины постепенно скапливаются на стенках сосудов, вызывая их расслаивание, затем образование бляшек. Так появляется атеросклероз, приводящий к нарушению кровообращения.
Прогрессирующая болезнь вызывает тяжелые, опасные для жизни последствия: ишемия внутренних органов, инсульт, инфаркт, частичная потеря памяти, слабоумие. Атеросклероз может поразить любые артерии и органы, но чаще страдают сердце, нижние конечности, головной мозг, почки, глаза.
Показания для анализа крови на холестерин ЛПНП
Для выявления количества липопротеинов низкой плотности делают биохимический анализ крови или липидограмму.
Лабораторное исследование обязательно нужно проходить:
- Больным, страдающим сахарным диабетом любой степени. Недостаточная выработка инсулина плохо влияет на весь организм. Страдают сердце, сосуды, ухудшается память. Повышенная концентрация липопротеинов низкой плотности только усугубляет ситуацию.
- Если анализ крови выявил повышенный холестерол, дополнительно назначают липидограмму для определения соотношения ЛПВП и ЛПНП.
- Лицам, имеющим семейную предрасположенность к болезням сердца и сосудов. Если есть родственники, страдающие атеросклерозом, коронарным синдромом, перенесшие инфаркт миокарда, микроинсульт в молодом возрасте (до 45 лет).
- При проблемах с артериальным давлением, гипертонии.
- Людям, страдающим абдоминальным ожирением, вызванным неправильным питанием.
- В случаях появления признаков нарушения метаболизма.
- Лицам старше 20 лет желательно проходить обследование каждые 5 лет. Это поможет выявить первые признаки атеросклероза, заболеваний сердца при генетической предрасположенности.
- Людям с ИБС, после инфаркта, инсульта расширенный анализ крови следует сдавать 1 раз в 6-12 месяцев, если врачом не установлен иной порядок.
- Больным, проходящим медикаментозное или консервативное лечение для снижения ЛПНП – в качестве контроля эффективности терапии.
Норма ЛПНП в крови
Для определения количества вредного холестерина в сыворотке крови применяют два метода: непрямой и прямой.
В первом его концентрацию определяют расчетным путем по формуле Фридвальда:
ЛПНП= Общий ХС - ЛПВП - ТГ/2,2 (для ммоль/л)
При расчете учитывают, что общий ХС (холестерин) может состоять из трех фракций липидов: низкой, очень низкой и высокой плотности. Поэтому исследование проводят три раза: на ЛПНП, ЛПВП, триглицерол.
Данный метод актуален, если ТГ (количество триглицеридов) ниже 4,0 ммоль/л. Если показатели завышены, плазма крови перенасыщена хилезной сывороткой, этот способ не применяют.
При прямом методе измеряют количество ЛПНП в крови. Результаты сопоставляют с международными стандартами, которые едины для любых лабораторий. На бланках результатов анализов эти данные находятся в графе «Референсные значения».
Норма ЛПНП по возрасту:
| Возраст (лет) | Женщины (ммоль/л) | Мужчины (ммоль/л) |
|---|---|---|
| 5-10 | 1,75-3,61 | 1,61-3,32 |
| 10-15 | 1,75-3,51 | 1,64-3,32 |
| 15-20 | 1,51-3,53 | 1,59-3,35 |
| 20-25 | 1,46-4,10 | 1,70-3,79 |
| 25-30 | 1,82-4,23 | 1,79-4,25 |
| 30-35 | 1,80-4,02 | 2,00-4,77 |
| 35-40 | 1,92-4,43 | 1,92-4,43 |
| 40-45 | 1,90-4,49 | 2,23-4,80 |
| 45-50 | 2,03-4,79 | 2,53-5,21 |
| 50-55 | 2,26-5,20 | 2,30-5,09 |
| 55-60 | 2,33-5,46 | 2,29-5,27 |
| 60-65 | 2,57-5,79 | 2,13-5,43 |
| 65-70 | 2,36-5,42 | 2,47-5,35 |
| > 70 | 2,45-5,32 | 2,47-5,36 |
С возрастом, во время гормональных перестроек, печень вырабатывает больше холестерина, поэтому его количество увеличивается. После 70 лет гормоны уже не так сильно влияют на липидный метаболизм, поэтому показатели ЛПНП уменьшаются.
Как расшифровать результаты анализа
Главная задача врача – снизить концентрацию плохого холестерина до индивидуальной нормы больного.
Общие показатели нормы ЛПНП:
- 1,2-3,0 ммоль/л – норма холестерина для взрослого человека, не имеющего хронических заболеваний внутренних органов.
- до 2,50 ммоль/л – норма ХС для людей, страдающих сахарным диабетом любого типа, имеющих нестабильное артериальное давление или генетическую предрасположенность к гиперхолестеринемии;
- до 2,00 ммоль/л – норма холестерола для тех, кто перенес инфаркт, инсульт, у кого выявлена ИБС или хроническая стадия атеросклероза.
У детей показатели ЛПНП, общего ХС отличаются от взрослых. Расшифровкой детских анализов занимается педиатр. Отклонения очень часто наблюдаются в подростковом возрасте, однако не требуют специфического лечения. Показатели приходят в норму после окончания гормональной перестройки.
Как подготовиться к обследованию
Исследование делают при удовлетворительном состоянии здоровья пациента. Не желательно перед анализом принимать лекарства, придерживаться жесткой диеты или наоборот позволять себе переедать.
Кровь на ХС берут из вены. Желательно, чтобы за 12 часов до процедуры пациент ничего не ел и не пил. Исследование не проводят при простудно-вирусных инфекциях и 2 недели после полного выздоровления. Если пациент недавно перенес инфаркт, инсульт забор крови проводят спустя три месяца после выписки из стационара.
У беременных женщин уровень ЛПНП повышен, поэтому исследование проводят как минимум через полтора месяца после родов.
Параллельно с исследованием на ЛПНП назначают другие виды анализов:
- липидограмма;
- биохимическое исследование печеночных, почечных проб;
- анализ мочи;
- анализ на белок, альбумин.
Причины колебаний уровня ЛПНП
Из всех видов липопротеинов ЛПНП – более атерогенны. Имея небольшой диаметр, они легко проникают внутрь клетки, вступая в химические реакции. Их дефицит, как и избыток, негативно сказывается на работе организма, вызывая сбои в обменных процессах.
Если ЛПНП выше нормы – значит, риск развития атеросклероза, заболеваний сердца, сосудов также высок. Причинами могут быть наследственные патологии:
- Генетическая гиперхолестеринемия – дефект рецепторов к ЛПНП. Холестерол медленно устраняется клетками, скапливается в крови, начинает оседать на стенках сосудов.
- Наследственная гиперлипидемия. Пониженная выработка ЛПВП приводит к скоплению триглицеридов, ЛПНП, ЛПОНП за счет их замедленного вывода из тканей.
- Врожденная патология аполипопротеина. Неправильный синтез белка, повышенная выработка аполипопротеина В. Характеризуется высоким содержанием ЛПНП, ЛПОНП, низким уровнем ЛПВП.
Причиной повышения липидов могут быть вторичные гиперлипопротеинемии, появляющиеся из-за болезней внутренних органов:
- Гипотиреоз – снижение уровня гормонов щитовидной железы. Вызывает нарушение рецепторов аполипопротеина.
- Болезни надпочечников, способствуют повышенной выработке кортизола. Избыток этого гормона провоцирует рост ЛПНП, ЛПОНП, триглицеридов.
- Дисфункция почек характеризуется нарушением метаболизма, изменением липидного профиля, большой потерей белка. Организм, пытаясь восполнить потерю жизненно важных веществ, начинает вырабатывать много белка, ЛПНП, ЛПОНП.
- Сахарный диабет. Дефицит инсулина, повышение глюкозы в крови замедляет обработку холестерина, но его объем, вырабатываемый печенью, не уменьшается. Как итог, липопротеины начинают скапливаться внутри сосудов.
- Холестаз развивается на фоне заболеваний печени, гормональных сбоев, характеризуется дефицитом желчи. Нарушает течение обменных процессов, вызывает рост плохого холестерина.
Когда уровень ЛПНП повышен, в 70% случаев причина – так называемые алиментарные факторы, которые легко устранить:
- Неправильное питание. Преобладание пищи, богатой животными жирами, транс-жирами, полуфабрикатов, фаст-фуда неизменно вызывает повышение вредного холестерина.
- Недостаток физической активности. Гиподинамия негативно сказывается на всем организме, нарушает липидный обмен, что приводит к уменьшению ЛПВП, увеличению ЛПНП.
- Прием лекарств. Кортикостероиды, анаболические стероиды, гормональные контрацептивы ухудшают метаболизм, вызывая понижение синтеза ЛПВП. В 90% случаев липидный профиль восстанавливается через 3-4 недели после отмены препарата.
Редко, при проведении липидограммы, у пациента может быть диагностирована гипохолестеринемия. Это может быть следствием врожденных заболеваний:
- Абеталипопротеинемия – нарушение всасывания, транспортировки липидов к тканям. Снижение или полное отсутствие ЛПНП, ЛПОНП.
- Танжерская болезнь – редкое генетическое заболевание. Характеризуется нарушением липидного обмена, когда в крови содержится мало ЛПВП, ЛПНП, но выявляется высокая концентрация триглицеридов.
- Семейная гиперхиломикронемия. Появляется из-за нарушения лизиса хиломикронов. ЛПВП, ЛПНП снижены. Хиломикроны, триглицериды повышены.
Если ЛПНП понижен, это также свидетельствует о заболеваниях внутренних органов:
- Гипертиреоз – гиперфункция щитовидной железы, повышенная выработка тироксина, трийодтиронина. Вызывает угнетение синтеза холестерина.
- Болезни печени (гепатит, цирроз) приводят к серьезным сбоям метаболизма. Вызывают снижение общего ХС, липопротеидов с высокой и низкой плотностью.
- Инфекционно-вирусные заболевания (пневмония, тонзиллит, синусит) провоцируют временные расстройства липидного обмена, незначительное понижение липопротеидов низкой плотности. Обычно липидный профиль восстанавливается через 2-3 месяцев после выздоровления.
Незначительное понижение общего ХС и липопротеинов низкой плотности также выявляется после длительного голодания, во время сильного стресса, депрессии.
Читайте также: почему повышен коэффициент атерогенности?
Как снизить ЛПНП холестерин
Когда уровень ЛПНП повышен и это не связано с наследственными факторами, первое, что желательно сделать – изменить принципы питания, образ жизни. Основная цель – восстановление метаболизма, снижение ЛПНП, повышение полезного холестерина. В этом помогут:
- Физическая активность. Во время нагрузок кровь обогащается кислородом. Он сжигает ЛПНП, улучшает кровообращение, облегчает нагрузку на сердце. Тем, кто ранее вел малоподвижный образ жизни, вводить физические нагрузки нужно постепенно. Сначала это может быть ходьба, легкий бег. Потом можно добавить гимнастику по утрам, езду на велосипеде, плавание. Тренироваться желательно каждый день по 20-30 минут.
- Правильное питание. Основу рациона должны составлять продукты, улучшающие работу органов пищеварительного тракта, обмен веществ, ускоряющие вывод ЛПНП из организма. Животные жиры употребляются ограниченно. Полностью исключать их из питания нельзя. Животные жиры, белок обеспечивают организм энергией, восполняют запасы холестерола, ведь 20% этого вещества должны поступать с пищей.
Основу меню при высоком уровне ЛПНП и общего ХС должны составляют следующие продукты:
- свежие или отварные овощи, фрукты, свежие ягоды;
- морская рыба – особенно красная, содержащая много кислот омега-3;
- обезжиренный кефир, молоко, натуральный йогурт с биодобавками;
- злаки, крупы – из них лучше варить каши, для гарниров желательно использовать овощи;
- растительное, оливковое, льняное масло – можно добавлять в салаты, принимать натощак утром по 1 ст. л.;
- соки из овощей, фруктов, смузи из ягод, зеленый, имбирный чай, настои из лекарственных трав, морсы, компоты.
Принцип приготовления блюд – простота. Продукты отваривают, запекают в духовке без корочки, готовят в пароварке. Готовые блюда можно немного присаливать, добавлять масло, зелень, орехи, семена льна, кунжута. Жареное, острое, копченое – исключается. Оптимальный режим питания – 5-6 раз/день маленькими порциями.
Если изменение рациона питания, физические нагрузки не помогли нормализовать уровень ЛПНП или когда его повышение обусловлено генетическими факторами назначают лекарства:
- Статины уменьшают уровень ЛПНП в крови за счет угнетения синтеза холестерина в печени. Сегодня это основной препарат в борьбе с повышенным холестеролом. Имеет существенные недостатки – много побочных эффектов, временный эффект. При прекращении лечения уровень общего ХС возвращается к прежним значениям. Поэтому больные с наследственной формой болезни вынуждены принимать их всю жизнь.
- Фибраты усиливают выработку липазы, снижая количество ЛПНП, ЛПОНП, триглицеридов в периферических тканях. Улучшают липидный профиль, ускоряют выведение холестерина из плазмы крови.
- Секвестранты желчных кислот стимулируют выработку этих кислот организмом. Это ускоряет выведение токсинов, шлаков, ЛПНП через кишечник.
- Никотиновая кислота (Ниацин) действует на сосуды, восстанавливает их: расширяет суженные просветы, улучшает кровоток, удаляет небольшие скопления липидов низкой плотности из сосудов.
Профилактика отклонений ЛПНП от нормы заключается в соблюдении принципов правильного питания, отказе от вредных привычек, умеренных физических нагрузках.
После 20 лет желательно каждые 5 лет сдавать анализ крови для мониторинга возможных сбоев липидном обмене. Людям старшей возрастной категории рекомендуется каждые 3 года делать липидограмму.
Литература
- Michael Pignone, MD, MPH. Management of elevated low density lipoprotein-cholesterol (LDL-C) in primary prevention of cardiovascular disease, 2018
- Тюрюмин Я. Л., Шантуров В. А., Тюрюмина Е. Э. Физиология холестерина (обзор), 2012
- Никифоров Н.Г., Грачев А.Н., Собенин И.А., Орехов А.Н., Кжышковска Ю.Г. Взаимодействие нативных и модифицированных липопротеидов низкой плотности с клетками интимы при атеросклерозе, 2013
Ирина Костылева
Высшее медицинское образование. Кировская государственная медицинская академия (КГМА). Участковый терапевт. Подробнее об автореHome »Болезни
· Вам нужно будет прочитать: 4 мин.
Разговоры о том, что холестерин вреден, идут долго - как будто его повышенное содержание угрожает сердцу и кровеносным сосудам. Это утверждение верно? Только частично: вещество играет важную роль для работы всего организма. Продукты, содержащие холестерин, не всегда исключаются из рациона. Необходимо знать и соблюдать рекомендуемую норму.
Норма холестерина в крови
Большее количество этого жирного вещества (также известного как холестерин) вырабатывается печенью, остальное поступает из пищи. Среди его многочисленных функций:
- регуляция метаболических процессов в клетках;
- участвует в производстве половых гормонов;
- переваривание пищи;
- укрепление иммунитета;
- развитие физических, умственных способностей ребенка;
- строительство клеточных стенок;
- производство желчи;
- изоляция нервных волокон;
- синтез жирных кислот.
Уровень холестерина и сахара в крови устанавливается во время биохимического анализа. При повышенных значениях вещество откладывается в стенках сосудов. К нему прикреплены бляшки, которые уменьшают клиренс и нарушают кровоснабжение. Как следствие:
- появляется атеросклероз;
- - это нарушение работы мозга, сердца;
- развивается инсульт, инфаркт, стенокардия.
Хорошо, когда холестерин нормален в анализах крови, потому что низкие значения указывают на опасность для здоровья.Повышенный риск:
- смерти от рака печени;
- ходов;
- агрессивных наклонностей;
- наркомания;
- психических расстройств;
- алкоголизм;
- цирроз печени;
- гормональные изменения;
- суицидальное настроение;
- старческого маразма.
Количество вещества в расшифровке анализа крови зависит от:
- , принадлежащих к полу - уровень холестерина в крови выше для женщин определенных возрастных категорий;
- генетическая предрасположенность;
- употребление алкоголя;
- жирных продуктов;
- курение;
- беременности;
- лишний вес;
- менопауза;
- повышенное содержание глюкозы - диабет;
- гормональная коррекция;
- гинекологических заболеваний;
- диабет;
- старости;
- болезни почек, печени.
Общий холестерин -
норма Это жироподобное вещество не в свободной форме, а в форме соединений с белками. Общий холестерин представляет собой сумму двух компонентов - липопротеинов, различающихся по своей плотности. Низкий - у ЛПНП он считается «плохим», образует бляшки на стенках кровеносных сосудов. Высокая плотность - в ЛПВП, называется «хорошо», которая защищает от повреждения артерий, удаляет с них жир. В биохимическом анализе крови, взятом натощак из вены, общий нормальный уровень холестерина имеет значение - ммоль / л:
.Читайте также: Как каркас влияет на давление
- оптимально - ниже 5,2;
- допустимый максимум - 5,21-6,2;
- - более 6,2.
Холестерин высокой и низкой плотности -
норма Для здорового организма важно, чтобы холестерин ЛПВП и холестерин ЛПНП были нормальными, что часто встречается в молодом возрасте. Для взрослых изменение показателей может вызвать заболевание. Если значение ЛПНП выше, чем значение холестерина ЛПВП, начнется образование бляшек в сосудах.Ситуация более благоприятная. Если значение ЛПВП выше, жиры будут удалены из сосудов и утилизированы печенью.
«Хороший» холестерин вырабатывается только внутри организма, не зависит от пищи, имеет повышенные показатели у молодых людей. При расшифровке анализов он обозначается как ЛПВП. «Плохо» имеет маркировку - ЛПНП, проникает в организм с вредной пищей. Нормальный уровень холестерина составляет - ммоль / дл:
- для женщин - ЛПВП - 0,87-2,28, ЛПНП -1,93-4,52;
- для мужчин - ЛПВП - 0,73-1,63, ЛПНП - 2,03-4,79.
Так как «плохой» холестерин поступает из продуктов, можно довести показания до типичных, если снизить суточную норму, которая составляет 500 мг. Чтобы понизить значения, вам нужно:
- - больше растительной пищи, содержащей клетчатку;
- уменьшить жир в рационе;
- использовать грейпфруты, свеклу, яблоки;
- исключить сахар, выпечка;
- едят овсянку, ржаной хлеб.
Холестерин - норма у мужчин по возрасту, таблица
Если сравнивать показатели мужчин и женщин, то в течение 50 лет они выше у сильного пола.Для более зрелого возраста картина меняется на противоположную. У женщин из-за гормональных изменений в менопаузе отмечаются повышенные значения. Уровень холестерина в крови мужчин, ммоль / л, в зависимости от возраста жизни, представлен в таблице:
| Возраст | Общий балл | HDL | LDL 7 | |
| 20-25 | 3,17-5,6 | 0,79-1,62 | 1Gt; -1.63 | 2.26-4.80 |
| 50-55 | 4.1-7.16 | 0.73-1.83 | 2.32-5.11 | |
| 60-65 | 4.13-7, 14 | 0,77-1,9 | 2,16-5,43 | |
| после 70 | 3,74-6,86 | 2,25-5,31 | 0,86-1,94 |
См. Также: Каковы основные причины головной боли у детей и взрослых?
Холестерин - норма у женщин по возрасту, таблица
В течение жизни количество этого вещества меняется, зависит от гормонального статуса - у беременной женщины они повышены.Зависит от показателя прошлой жизни - чем старше, тем выше значения, особенно с наступлением менопаузы. Какова норма холестерина в крови женщин по годам жизни? Значения в ммоль / л приведены в таблице:
| Возраст | Общий счет | HDL | LDL |
| 20-25 | 3,151-50001 3,17-5,6196-2.04 | 1.49-4.12 | |
| 30-35 | 3.38-5.95 | 0.94-1.98 | 1.83-4.03 |
| 40-45 | 3.82-6.54 | 0.89-2.27 | 1.93-4.5 |
| 50-55 | 4,21-7.41 | 00151 2.29-5.2 | |
| 60-65 | 4.46-7.71 | 0.99-2.37 | 2.61-5.79 |
| После 70 | 4.49-7.24 | 0.86-2.39 | 2.29-5.2 |
Холестерин у детей
Очень важно контролировать уровень холестерина у детей.Они могут быть завышены из-за наследственности, неправильного питания, избыточного веса, что впоследствии приводит к проблемам со здоровьем. Эти дети должны постоянно контролироваться педиатром. Не рекомендуйте анализ, если ребенку меньше 2 лет. Норма холестерина у детей зависит от прожитых лет, в ммоль / л:
- от 2 до 12 - 3.12-5.18;
- с 13 до 17 - 3.12-5.44.
Видео: холестерин у людей
Источник
,Лабораторный анализ крови на биохимию - это точный и информативный опрос. Позволяет оценить состояние жизнеспособности органов и систем организма.
Общие сведения о биохимическом анализе крови
Они дают этот анализ не только в период болезни, но и во время прохождения лечебно-профилактических осмотров, комиссий, медицинского осмотра, во время беременности.Нормы результатов исследования крови у женского населения отличаются от детских и мужских, что обусловлено определенными особенностями, которые встречаются в их организме.
На ряд показателей влияют возраст, периоды беременности, менопауза или менопауза. Результаты биохимии крови, и их обследуют более 40, помогут врачу оценить общее состояние женщины, выявить имеющиеся отклонения, а также недостаток питательных веществ, микроэлементов или витаминов. Каждый показатель биохимического анализа крови у женщин имеет свой верхний и нижний предел, и соответственно нормой обычно считается среднее значение.
Подготовка и проведение биохимического анализа крови
Для получения достоверного и информативного результата биохимии крови к процедуре необходимо тщательно подготовиться. Анализ проводится натощак, наиболее оптимальное время - с 8 до 11 часов утра. В день, предшествующий манипуляциям, желательно воздерживаться от тяжелой пищи; алкоголь; курить не менее часа. За несколько дней до процедуры избегайте физических перегрузок. Если вы принимаете лекарства или проходите курс физиотерапии, вам следует проконсультироваться с врачом перед тестом.Если возможно, их нужно отложить на некоторое время. Перед тем как сдать тест, вы должны успокоиться, отдышаться, что очень важно для женщин, и сдать биохимический анализ крови в спокойном состоянии. Когда необходимо оценить результаты исследований в динамике, то рекомендуется сдавать анализы в одном учреждении здравоохранения.
Норма биохимических показателей у женщин
Любой компонент крови или их комбинация отвечает за работу того или иного органа или системы, врач, анализируя результаты исследования, определяет, что и где произошла неисправность в организме.
У женщин биохимический анализ крови зависит от возраста и гормонального фона, который меняется на протяжении всей жизни. Прием гормональных контрацептивов, менструация, беременность, роды, кормление грудью, менопауза - это события, при которых выявляется гормональный фон и, соответственно, влияет на результаты исследования.
Биохимический анализ крови: расшифровка. Нормально для женщин
Для расшифровки анализа требуется от одного до трех дней.
- Общий белок.Полученные результаты концентрации этого компонента используются при диагностике патологических нарушений обмена веществ, онкопатологии и нарушений питания. Нормальные значения зависят от женского возраста: 14-60 лет от 64 до 85 г / л, допустимые значения после шестидесяти лет немного ниже. Содержание белка сверх нормы может свидетельствовать о наличии заболеваний инфекционной природы, ревматоидного артрита и злокачественных новообразований. А наличие белка ниже допустимых значений возможно при желудочно-кишечных патологиях, заболеваниях поджелудочной железы, печени, травмах и ожогах с обширными поражениями.
- Альбумен. Этот белок вырабатывается печенью. Пределы нормы биохимического анализа крови у взрослых женщин 35-50 г / л. Условия, при которых организм обезвоживается и уровень альбумина в крови повышается: желудочно-кишечные заболевания, ротовирусная инфекция, цирроз, красная волчанка, диабет и другие. Низкий уровень альбумина обнаруживается у женщин, которые курят, употребляют в пищу недостаточное количество белка, а также имеют проблемы с печенью.
- Гемоглобин гликированный. Биохимический анализ по этому показателю важен при диагностике «сахарного диабета» и проверке эффективности назначенной терапии.
Норма составляет не более 5,7% в крови от свободного гемоглобина. Подозрения на сахарный диабет возникают с частотой от 5,7 до 6,4. Если обнаружен этот компонент 6,5 и выше, врач назначит повторный анализ крови и необходимые обследования, которые приведут к диагностике и назначат лечение. - Железосвязывающая способность сыворотки. Этот показатель предоставляет информацию о количестве железа, которое может переносить кровь, и согласно биохимическому анализу крови норма у женщин составляет 50.0-85,0 мкмоль / л. Изменение этого компонента происходит при состояниях, связанных с нарушением обмена железа. При высокой концентрации железа показатель ниже допустимых значений, а при низкой концентрации - наоборот.
- Миоглобин, содержащий железо, белок. При сердечно-сосудистых заболеваниях концентрация этого белка увеличивается. При ревматоидном артрите миоглобиновый полиомиелит уменьшается. Норма для женщин колеблется в пределах 12-76 мкг / л.
- Ревматоидный фактор.Этот показатель не должен быть нормальным и одинаковым для женщин и мужчин всех возрастных категорий. Любые, даже самые незначительные отклонения от нормы, сигнализируют о серьезных проблемах со здоровьем.
- С-реактивный белок. По данным биохимического анализа крови: норма у женщин - 0,5 г / л. У женщин, принимающих гормональные контрацептивы, его уровень несколько повышен. А также увеличение этого показателя провоцирует воспалительный процесс, происходящий в женском организме.
- Церуплазмин участвует в развитии мозговой ткани и клеток.Норма 150-600 мг / л. Недостаток приводит к патологии печени, а также мозга.
- Трансферрин. Медицинский работник назначает биохимию крови этому показателю при воспалениях хронической природы, большом количестве железа в организме, некрозе клеток печени, анемии. Норма показателей биохимического анализа крови у женщин находится в пределах от 2,5 до 3,8 г / л. При ношении малыша концентрация вещества увеличивается, а в пожилом возрасте уменьшается.
- Ферритин. Норма для женского населения составляет от 10 до 120 мкг / л. По этому показателю оценивается метаболизм железа. Таким образом, увеличение количества ферритина выше нормативных значений означает, что в организме имеется избыток железа. Это явление наблюдается при следующих состояниях: онкопатология, заболевание печени, почечная недостаточность при хронической форме и некоторые другие заболевания.
Помимо вышеуказанных показателей, важно расшифровка биохимического анализа крови у женщин следующих компонентов биологического материала, также важны: холестерин, креатинин, глюкоза, АЛТ, АСТ.
Холестерин в крови женщин
Это вещество входит в состав всех клеток, имеющихся в организме человека. Его основная масса вырабатывается печенью, а оставшееся количество - около 20% -
.норма у женщин
Мы все хотя бы раз сдали кровь на анализ. В принципе, это обязательная процедура для всех, начиная с младенческого возраста. С помощью этого анализа диагностируется большинство заболеваний. Только после исследования крови человека можно выявить заболевания кроветворной системы. Если произошли некоторые изменения в организме человека, то кровь обязательно должна изменить свою структуру.
Необходимо знать, что существуют также определенные стандарты и нормы, отклонения от которых могут много значить.Специалисты хорошо знают, какова норма анализа крови для женщины, мужчины и ребенка.Что такое общий анализ крови?
На основании результатов анализа крови, которые эксперт может изучить качественный и количественный состав ее клеток, определить количество тромбоцитов, лейкоцитов и вывести формулу лейкоцитов, сможет определить форму, размер, скорость оседания и количество эритроцитов, содержание гемоглобина в крови.
Когда норма анализа крови у женщины, мужчины или ребенка не совпадает с полученными результатами, это ключевой момент в диагностике.Такая на первый взгляд простая процедура может многое рассказать о здоровье человека. Поэтому всем без исключения необходимо регулярно сдавать анализ крови, причем не только по показаниям врача, но и для профилактики. Нельзя пренебрегать его сдачей, чтобы раньше выявить другой тип патологии в организме.
Какие стандарты анализа крови у женщин?
Самый важный метод диагностики, который может полностью показать реакцию органов кроветворения, - анализ крови считается общеклиническим.Чтобы определить влияние различных факторов на организм с помощью результатов анализа, необходимо учитывать норму анализа крови для женщины или мужчины.
При общем клиническом обследовании крови определяется концентрация гемоглобина, подсчитываются эритроциты, цветовой индекс, лейкоциты, как быстро проходит оседание эритроцитов, формула лейкоцитов.
Если есть такая необходимость, определите время, в течение которого происходит свертывание крови, как долго длится кровотечение, сколько тромбоцитов и ретикулоцитов.Необходимо учитывать, делая общий анализ крови: норма у женщины и мужчины имеет разные показатели.Показатели жидкой части крови
Одним из компонентов эритроцитов является гемоглобин, который считается сложным белком и состоит из глобина и геммы. Основная функция, которую он выполняет, - доставка кислорода ко всем тканям из легких. Также гемоглобин удаляет углекислый газ из организма. Нормальный показатель гемоглобина для взрослой женщины находится в диапазоне 120-140 г / л.
Важнейшим показателем всей системы крови является количество эритроцитов. Если женщина здорова, в ее крови содержится 3,7-4,7 * 1012 / л. Благодаря индексу цвета вы можете узнать, сколько гемоглобина находится в эритроците.
Как быстро оседают эритроциты, напрямую зависит от массы монет. Нормальным значением является интервал 2-15 мм / ч. Это количество лейкоцитов - очень важный показатель для диагностики. Если человек здоров, то в его крови выявляется 4,0-9,0 * 109 / л лейкоцитов.
Анализ крови на СОЭ: норма (женщины)
Часто мы видим такие обозначения, как СОЭ или РОЭ. Этот показатель показывает, насколько быстро происходит оседание эритроцитов. Он не является конкретным и не может свидетельствовать о конкретной болезни. С помощью этого индикатора можно проводить диагностику, что позволяет прогнозировать динамику изменения течения некоторых заболеваний.
Какие данные показывает анализ в этом случае? Кровь? СОЭ (норма женщины должна быть 3-15 мм / ч) только у беременных может быть больше 25 мм / ч, это показывает, насколько разжижена кровь при развитии анемии.Увеличение значения этого показателя во время беременности считается вполне нормальным. Хотя в первые недели существенных отклонений от нормы нет, только с 15-недельного периода вы можете увидеть изменения. В других случаях, когда наблюдается увеличение СОЭ, это означает, что имеются воспалительные или инфекционные заболевания, отравления, опухоли, травмы, заболевания почек и печени. Также превышение курса провоцируют некоторые виды лекарств. Если повышенное СОЭ наблюдается в течение длительного времени, это означает, что заболевание перешло в хроническую форму.
Необходимо понимать и знать, что организмы у всех людей разные, и этот показатель для каждого может быть полностью индивидуальным. Увеличение или уменьшение показателей СОЭ может указывать на определенные угрозы для здоровья человека. Если показатели увеличились более чем на 10 единиц, это означает, что в организме есть воспаления или имеется серьезная инфекция. Когда увеличение СОЭ наблюдается на 30-40 единиц, это показывает, что проблемы, существующие в организме, стали более выраженными.А это значит, что необходимо тщательно диагностировать не только отдельные органы, но и весь организм.
Анализ крови на холестерин
Ассоциация современных людей со словом «холестерин» не самая лучшая. Атеросклеротические бляшки, которые находятся в кровеносных сосудах, появляются из-за употребления нездоровой, жирной и жареной пищи. Частично это может быть c
.