Как определить гипоксию плода при беременности
Гипоксия в качестве синдрома характеризуется комплексными изменениями в развитии плода, при которых кислород поступает к его тканям и органам в недостаточном количестве. Последствия этого явления для плода, либо сформировавшегося младенца могут быть разными. Все зависит от формы гипоксии.
Гипоксия плода: симптомы и последствия
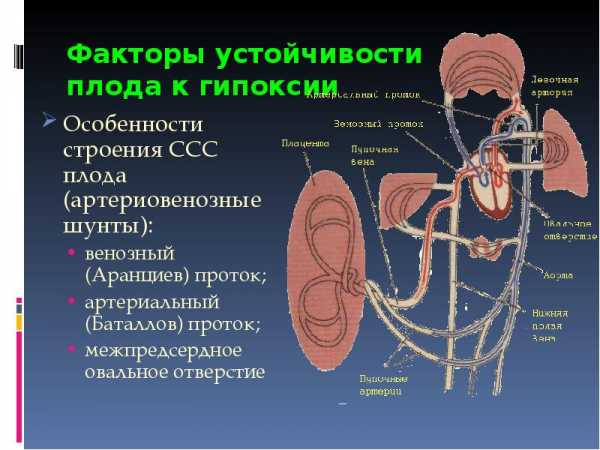 Гипоксия регистрируется примерно в 10% случаев от общего числа беременностей. Это состояние может развиваться в различные триместры беременности, а также характеризоваться различным уровнем кислородной недостаточности. Соответственно, последствия для плода будут различными. На ранних сроках патологическое состояние, связанное с дефицитом кислорода, вызывает у ребенка задержку роста, поражения ЦНС, снижение адаптации новорожденного.
Гипоксия регистрируется примерно в 10% случаев от общего числа беременностей. Это состояние может развиваться в различные триместры беременности, а также характеризоваться различным уровнем кислородной недостаточности. Соответственно, последствия для плода будут различными. На ранних сроках патологическое состояние, связанное с дефицитом кислорода, вызывает у ребенка задержку роста, поражения ЦНС, снижение адаптации новорожденного.
Что такое внутриутробная гипоксия плода
Патологическое состояние плода, вызванное дефицитом кислорода, называется гипоксией. Этот процесс характеризуется недостатком кислорода, который поступает к тканям и органам будущего малыша. Это состояние может быть острым, возникающим внезапно при родах, а также иметь хроническую форму, сопровождающую весь период беременности. Гипоксия становится причиной патологического развития плода в период беременности.
Причины появления гипоксии плода
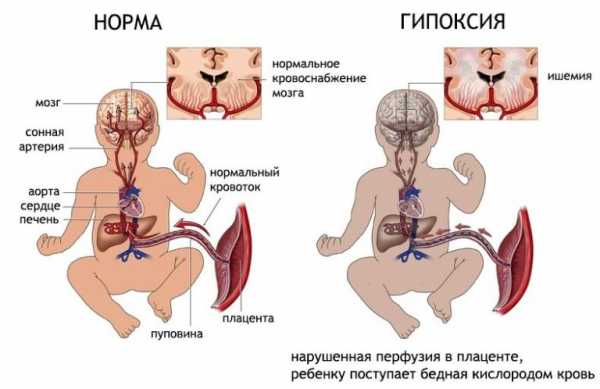 Специалистам важно знать механизм развития патологии: это позволит избежать ее появления в будущем. Условно причины этого явления можно поделить на несколько групп:
Специалистам важно знать механизм развития патологии: это позволит избежать ее появления в будущем. Условно причины этого явления можно поделить на несколько групп:
- недуги в организме беременной: проблемы с ССС, легкими, сдавливание нижней полой вены, интоксикация организма, анемия, отравления;
- патологии плаценты, образующиеся при гестозах, переношенной беременности, тонусе матки на поздних сроках, тромбозах сосудов плаценты, ее инфарктах, обвития пуповиной, аномалий родоразрешения;
- патологии плода, характеризующиеся процессом инфицирования, наличие у плода пороков в его развитии, анемии, продолжительное сдавливание головки ребенка в процессе родов.
На ранних сроках может ли быть
 На этих сроках гипоксия образуется из-за недостатка кислорода. Опасность патологии заключается в том, что для женщины она незаметна, а для плода может вызвать замедленное развитие. На ранних сроках начинают формироваться системы и органы организма будущего малыша. Распознать патологическое состояние на раннем сроке можно только по анализу крови женщины, где по итогам может наблюдаться дефицит гемоглобина.
На этих сроках гипоксия образуется из-за недостатка кислорода. Опасность патологии заключается в том, что для женщины она незаметна, а для плода может вызвать замедленное развитие. На ранних сроках начинают формироваться системы и органы организма будущего малыша. Распознать патологическое состояние на раннем сроке можно только по анализу крови женщины, где по итогам может наблюдаться дефицит гемоглобина.
Во втором триместре
В результате протекающего патологического состояния плода, его организм начинает задействовать собственные ресурсы. Его ритмы сердца значительно повышаются, до 160 ударов в минуту. Это необходимо для активизации кровотока. Если быстро не обнаружить патологию, то возможно задержка в развитии малыша. Этим опасна гипоксия на поздних сроках.
В третьем триместре
Женщина самостоятельно может заподозрить гипоксию плода только на определенном сроке, примерно в 16-18 недель во время шевеления малыша. На более позднем этапе его развития гипоксия может определяться по уменьшению двигательной активности. Наблюдаются редкие толчки и незаметное шевеление.
Диагностика гипоксии врачами
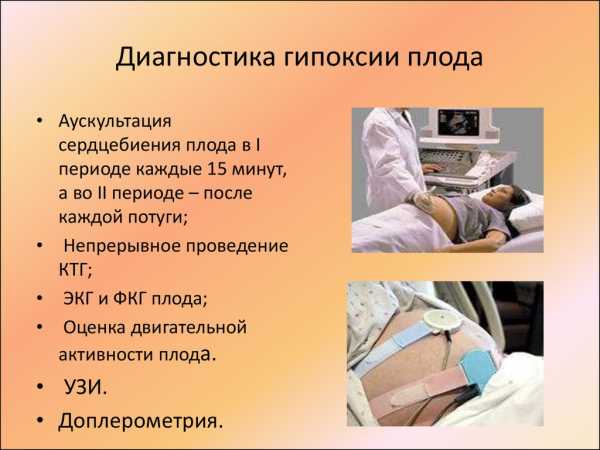 Выявление патологии происходит при помощи специальных исследований:
Выявление патологии происходит при помощи специальных исследований:
- Метод допплера. Более прогрессивней метод по сравнению с обычным УЗИ, позволяющий с высокой точностью заметить патологии кровообращения в артериях матки, плаценте. Это и будет указывать на гипоксию. Нередко наблюдается замедленное сердцебиение малыша или брадикардия.
- Кардиотокография. Этот метод применяется после 30 недели.
- Анализы: гормональные, биохимические.
Видно ли на УЗИ
- УЗИ. Это исследование позволяет определить задержки в развитии плода. УЗИ измеряет рост, объемы малыша. Для того чтобы понять как работает плацента в качестве защитного барьера плода, ее замеряют.
Какое сердцебиение при кислородном голодании
Учащенное – на ранних сроков, более 140 ударов в минуту, медленное – на более позднем этапе вынашивания.
Как выявить самостоятельно
Провести подсчет шевелений можно только после 25 недели самостоятельно.
Женщина ложится на бок в удобной для нее позе.
Необходимо акцентировать свое внимание на движениях малыша. Если в течение часа будущая мамочка насчитает менее 10 движений малыша, необходимо обратиться к врачу.
Какие ощущения
Отсутствие шевелений или двигательная неактивность плода вызывает подозрение на гипоксию.
Как определить кислородное голодание у ребенка по шевелениям
В течение 60 минут должно быть не менее 10 толчков малыша.
Нехватка кислорода у ребенка при беременности: стадии гипоксии
В утробе матери ребенок самостоятельно дышать не может. По пуповине, через плаценту к нему попадают питательные вещества и кислород. Если наблюдается дефицит кислорода, начинается гипоксия плода.
Последствия гипоксии плода для ребенка
Последствия этого явления зависит от формы и степени выраженности. Серьезное осложнение– это гипоксия головного мозга. Этот орган страдает от нехватки кислорода более всех остальных. Нельзя сказать, во что далее выльется гипоксия в перинатальном периоде.
После родоразрешения оценить воздействие этой патологии вполне реально. Нарушения в ЦНС возможно увидеть еще в родильном доме, в первые месяцы жизни малыша. Проблемы с речевом развитием – чуть позже.
Для нервной системы последствия гипоксии головного мозга могут быть различными. Например, это может быть гиперактивность ребенка, детский церебральный паралич, парезы. Во время сложных родов в периоде острой гипоксии у ребенка может развиваться отек головного мозга, ишемия. Если наступили такие нарушения, они носят необратимый характер.
Кроме того, существуют последствия неврологического характера. Например, патологии слуха, зрения. Кроме того, патологии внутренних органов, например, сердца, почек. Если неврологические нарушения носят незначительный характер, то при ведении ребенка неврологом, к 7 годам их можно победить.
Таким образом, прогноз врачей в отношении возможных последствий зависит от раннего или позднего выявления этой патологии, а также от быстроты отказанного женщине лечения. Именно по этой причине существует график посещения женской консультации, установленный врачом.
Острая гипоксия
- Острая. Этот вид развивается в процессе родоразрешения матери.
- Хроническая. Она выявляется специалистами в гестационном периоде во время нахождения плода в утробе мамочки. В течение этой патологии выделяют два момента: кислородное голодание угрожающего характера и гипоксию. В первом случае симптомов этого состояния пока нет, но плод отстает в развитии. По этому симптому можно заподозрить патологию. И собственно гипоксия обнаруживается гинекологами при помощи УЗИ, КТГ (от 30 недель).
Легкая гипоксия
 Легкая: первичное нарушение кровотока.
Легкая: первичное нарушение кровотока.
Степени тяжести:
- Средняя: нарушение процессов обмена в организме малыша;
- Тяжелая: изменения необратимого характера в клетках плода.
ХВГП при беременности
ХВГП при беременности приобретается в результате несвоевременного обращения к врачу, как следствие, отсутствия адекватного лечения. Хотя острая форма характерна для позднего срока, родов, она может возникнуть на любой стадии вынашивания ребенка. Обычно она возникает по причине обвития пуповиной тела, ног ребенка, перегиба пуповины.
В результате этого явления кровь не поступает к плоду. Аналогичный эффект наблюдается в результате образования сгустков крови в сосудах пуповины, узлов. Острая форма не поддается лечению. Врачи в срочном порядке извлекают плод в целях возможного сохранения жизни ребенку.
Что такое дистресс синдром
Это угрожающее состояние плода (иначе – гипоксия внутри утробы матери, респираторный дистресс синдром). Плод реагирует на дефицит поступающего кислорода. Это явление возникает, согласно статистике, примерно в 20% ситуаций от всех беременностей.
Дистресс плода имеет свои разновидности, которые классифицируются по признакам временного интервала:
- Обнаруживается в период ношения ребенка.
- Выявляется при родах.
Этот синдром может проявляться во время беременности, а также остро возникнуть во время родов. На ранних сроках этот синдром более опасен, но к 30 неделям риск возникновения серьезных проблем со здоровьем малыша минимизируется. Это объясняется тем, что врачи в случае ситуации, угрожающей жизни младенца, предпримут операцию по кесаревому сечению. Она проводится экстренно.
По степени страдания плода дистресс синдром делится на стадии:
- Компенсация (этот этап длится несколько недель).
- Субкомпенсации (в этот период женщине срочно необходима помощь медиков).
- Декомпенсации (помощь специалистов должна быть оказана экстренно, так как происходит внутриутробная асфиксия, иными словами, малыш задыхается).
Как избежать внутриутробной гипоксии плода традиционными методами
 Лечение гипоксии традиционными средствами включают в себя комплекс мероприятий:
Лечение гипоксии традиционными средствами включают в себя комплекс мероприятий:
- Прием но-шпы для расширения сосудов.
- Прием Магне-6 для снижения тонуса матки.
- Прием актовегина для активизации кровообращения.
- Для нормализации обменных процессов – употребление белков и аминокислот.
- Прием хофитола для стабилизации проницаемости клеток.
- Нейпропротекторы – для повышения защитных функций.
Женщинам нередко назначается курантил в целях повышения работоспособности иммунной системы, а также предотвращения или ликвидации тромбов. Препараты назначаются индивидуально каждой женщине. Лекарства, употребляемые беременной, не должны иметь противопоказаний.
Беременная женщина должна скорректировать свое поведение. Во-первых, ей необходимо дышать свежим воздухом. Во-вторых, больше гулять. Если наступает лето, лучше всего ей выехать за пределы города с загрязненным воздухом.
В помещении регулярно его проветривайте. Было бы неплохо освоить технику правильного дыхания. Это обеспечит дополнительный приток крови к тканям плода.
Беременной женщине показана физическая нагрузка. Ее польза очевидна, но упражнения должны быть выбраны под контролем специалиста. Популярны среди женщин йога, пилатес, ходьба, аквааэробика. Ну и главное – захватите с собой отличное настроение: это важно.
Какая профилактика гипоксии народными средствами
 Лечиться народными средствами при серьезном диагнозе, включая и гипоксию плода, недопустимо. Во время беременности женщина должна регулярно питаться, но не фаст фудом, а здоровой пищей с необходимым количеством витаминов и минералов. Даже их дефицит приводит к недоразвитию плода. Из рациона должны быть исключены продукты, содержащие высокий уровень углеводов, пестицидов, добавок.
Лечиться народными средствами при серьезном диагнозе, включая и гипоксию плода, недопустимо. Во время беременности женщина должна регулярно питаться, но не фаст фудом, а здоровой пищей с необходимым количеством витаминов и минералов. Даже их дефицит приводит к недоразвитию плода. Из рациона должны быть исключены продукты, содержащие высокий уровень углеводов, пестицидов, добавок.
Было бы нелишним употребление специальных витаминных комплексов, предназначенных специально для беременных женщин. Витаминные комплексы состоят из фолиевой кислоты, витаминов С и Е.
Как долго ребенок может расти при кислородном внутриутробном голодании
 При остром течении патологии врачи принимают решение о кесаревом сечении или вызывание родов специальными препаратами.
При остром течении патологии врачи принимают решение о кесаревом сечении или вызывание родов специальными препаратами.
Острая гипоксия опасна для малыша, так как высока вероятность летального исхода.
При хронической форме гипоксию лечат. Конечно, лечение должно быть адекватным и своевременным, чтобы ребенок не страдал в утробе матери.
Что важно помнить
При подозрении на гипоксию плода женщина должна обратиться к врачу. Если она заметила снижение активности шевелений малыша – это также повод посетить гинеколога немедленно.
Гипоксия – это состояние кислородного голодания плода, сформировавшегося в утробе младенца. Различают несколько форм этой патологии. Последствия возникают в зависимости от формы, а также запущенности заболевания. В целях избежания серьезных последствий необходимо лечить гипоксию, посещать врача в установленные им периоды времени, не пропускать приемы. Не все женщины подозревают неладное: на кону стоит жизнь и здоровье горячо ожидаемого малыша!
Полезное видео
Зуд во время беременности | BabyCenter
Нормально ли иметь зуд во время беременности?
Да, мягкий зуд во время беременности в большинстве случаев является нормой. Это также распространено - около 20 процентов беременных женщин имеют зуд кожи. Вы можете чувствовать особенно зуд вокруг живота и груди, поскольку ваша кожа растягивается, чтобы приспособиться к их увеличенному размеру. Сухая кожа и гормональные изменения также могут способствовать.
Некоторые зудящие кожные заболевания, такие как экзема, могут ухудшаться во время беременности, хотя некоторые женщины считают, что их экзема действительно улучшается.Однако при псориазе все наоборот: многие женщины сообщают о менее серьезных симптомах во время беременности, в то время как лишь немногие обнаруживают, что их псориаз ухудшается во время беременности.
Если у вас зудящая сыпь или сильно зудящие ладони или подошвы ног, позвоните своему врачу, потому что это иногда симптомы более серьезных состояний, требующих медицинской помощи.
Как мне избавиться от зуда во время беременности?
Постарайтесь не поцарапать, потому что это может еще больше раздражать вашу кожу и увеличивать риск кожных инфекций.Если вы испытываете зуд из-за сухой, растянутой кожи, эти простые меры могут помочь вам:
- Применить холод. Положите пакет со льдом или прохладный, влажный компресс на участки с зудом на 5-10 минут или пока зуд не исчезнет.
- Увлажнение. Нанесите на лосьон или крем без запаха после принятия душа или ванны. Храните лосьон в холодильнике, чтобы увлажнение кожи также ощущалось остывшим.
- Время от времени принимайте теплую ванну с овсянкой. Вы можете купить готовые овсяные ванны в аптеках.
Как я могу предотвратить зуд во время беременности?
Возможно, вам не удастся полностью предотвратить зуд кожи, но эти советы могут минимизировать зуд во время беременности:
- Примите теплый душ и ванну. Горячая вода может высушить кожу и усилить зуд. Используйте мягкое мыло без запаха и тщательно смойте его. Полотенцесушитель осторожно высушите
- Сохраняйте спокойствие. Избегайте выходить на улицу в жаркий день, потому что жара может усилить зуд.
- Носите удобную одежду. Свободная, гладкая одежда из хлопка предотвращает раздражение кожи.
- Применяйте лекарства перед увлажнением. Если ваш врач назначает вам местное лекарство, применяйте его в соответствии с инструкциями, а затем увлажняйте все тело, даже участки кожи, обработанные лекарством.
- Снижение стресса. Примите меры, чтобы уменьшить стресс и беспокойство, которые могут усилить зуд.
Когда мне следует позвонить своему врачу по поводу зудящей кожи во время беременности?
Позвоните своему врачу, если вы:
- У вас появилась новая сыпь во время беременности
- У вас ухудшается кожное заболевание
- Чувствуете сильный зуд, но у вас нет сыпи
Ваш врач захочет пройти медицинский осмотр чтобы она могла диагностировать проблему, порекомендовать соответствующее лечение и при необходимости направить вас к дерматологу.
Это особенно важно сейчас, потому что некоторые состояния, которые вызывают зуд кожи во время беременности, могут повлиять на самочувствие вашего ребенка и требуют специального наблюдения или лечения. Например, сильный зуд без сыпи может быть симптомом холестаза беременности.
И хотя зудящая сыпь во время беременности, как правило, является одним из нескольких неудобных, но относительно безвредных состояний, она также может быть симптомом редкого, но серьезного состояния, называемого пемфигоидной гестацией.
Подробнее:
Помощь при проблемах с кожей во время беременности
Растяжки
Безопасный уход за кожей во время беременности
Потемнение кожи (мелазма) во время беременности
.головных болей во время беременности | BabyCenter
Часто ли болит голова во время беременности?
Нормальная головная боль от напряжения - это беременность, особенно в первом триместре. Страдальцы мигрени обычно получают некоторое облегчение во время беременности - хотя некоторые женщины получают свою первую головную боль мигрени, когда они беременны.
Если у вас есть головные боли в первом триместре, вы, вероятно, обнаружите, что они уменьшаются или даже исчезают во втором триместре, после того, как поток гормонов стабилизируется и ваше тело привыкнет к измененной химии.
Что вызывает головные боли во время беременности?
Эксперты не знают точно, что вызывает головные боли во время беременности, но гормональная общедоступность, которая имеет место в вашем теле, вероятно, как-то связана с этим. Увеличение объема крови и кровообращения также может сыграть свою роль, особенно на ранних сроках беременности. Резкое прекращение употребления кофеина также может привести к тому, что ваша голова начнет колотиться.
Другие возможные причины головных болей во время беременности включают:
Могут ли головные боли во время беременности быть предупреждением о чем-то более серьезном?
Да, иногда.Во втором или третьем триместре беременности головная боль может быть признаком преэклампсии, серьезного состояния, вызванного беременностью, которое характеризуется высоким кровяным давлением. Другие симптомы преэклампсии включают необычное количество белка в моче, изменения зрения и нарушения функции печени и почек.
Если у вас впервые появилась мигрень или другая сильная головная боль, и прием ацетаминофена не приносит облегчения, позвоните своему врачу. Вам может потребоваться полное медицинское обследование, чтобы убедиться, что больше ничего не происходит.
Как узнать, есть ли у меня мигрень или другой тип головной боли?
Не всегда легко определить, какая у вас головная боль. Вот как их отличить:
Головные боли от напряжения являются наиболее распространенным видом головной боли. Они могут ощущать как сжимающую боль или постоянную тупую боль с обеих сторон вашей головы или задней части шеи. Если вы всегда были подвержены головным болям напряжения, беременность может усугубить проблему.
Головные боли от мигрени вызывают пульсирующую боль от умеренной до сильной, обычно на одной стороне головы.Они также могут сопровождаться другими симптомами, такими как тошнота, рвота или чувствительность к свету и шуму. При отсутствии лечения они могут длиться от четырех до 72 часов и могут усугубляться физической активностью, а также многими из тех же факторов, которые вызывают более типичные головные боли.
У некоторых людей, страдающих мигренью, есть состояние, известное как мигрень с аурой, то есть головные боли, которым предшествуют симптомы, которые могут включать визуальные изменения (такие как яркие мигающие огни или слепые пятна), ощущения онемения или «булавки и иголки», слабость и нарушения речи.Эти симптомы могут начаться за час до начала мигрени и могут длиться до часа.
Синусовые головные боли обычно ощущаются как давление или боль в щеках, вокруг глаз и во лбу. Они обычно возникают после простуды или респираторной инфекции, и они не так распространены, как вы думаете.
Люди обычно принимают мигрень за синусит - если у вас больше головной боли, но в остальном вы здоровы, у вас может быть мигрень.Но если вы чувствуете себя перегруженным, у вас может быть синусовая инфекция, требующая лечения.
Кластерные головные боли встречаются гораздо реже, и, похоже, беременность на них не влияет. Кластерные головные боли отмечены внезапной, сильной болью, обычно вокруг одного глаза или виска, иногда со слезящимися глазами или заложенным носом. Они, как правило, происходят в одно и то же время каждый день, часто через несколько часов после засыпания, в течение недель или месяцев.
Насколько распространены мигрени во время беременности?
Это сильно варьируется от женщины к женщине.По оценкам экспертов, примерно у 1 из 5 женщин в какой-то момент ее жизни случается головная боль от мигрени, и до 16 процентов из них впервые заболевают мигренью во время беременности (чаще всего в первом триместре). С другой стороны, у большинства женщин, уже страдающих мигренью, меньше проблем во время беременности.
Кроме того, около двух третей женщин, склонных к мигрени, замечают, что у улучшается во время беременности. (Это более вероятно, если мигрень имела тенденцию к ухудшению во время менструации или начиналась, когда вы впервые начали менструировать.) Другие не замечают никаких изменений или считают, что их головные боли становятся более частыми и интенсивными.
Могут ли мигрени вызвать проблемы во время беременности?
Мигрени не увеличивают риск большинства осложнений беременности, даже если вы в несчастливом меньшинстве, мигрень которого не улучшается или ухудшается.
Тем не менее, у женщин, страдающих мигренью, наблюдается более высокий уровень преэклампсии (особенно, если у них не было мигрени до беременности), поэтому важно сообщить своему врачу, если вы начнете получать его.
Можно ли принимать обезболивающие препараты для лечения головной боли во время беременности?
Ацетаминофен можно безопасно принимать в соответствии с указаниями на этикетке упаковки, но многие другие лекарства от головной боли, в том числе аспирин, ибупрофен и большинство рецептурных препаратов от мигрени, не рекомендуются беременным женщинам без разрешения врача. Если вы склонны к сильной мигрени, спросите у своего врача, какие лекарства вы можете принимать.
Если у вас частые, изнурительные головные боли, преимущества некоторых лекарств могут перевесить любые возможные риски для вашего ребенка (хотя некоторые лекарства будут оставаться строго запрещенными).Вас могут направить к специалисту по материнской и фетальной медицине (MFM) или неврологу, чтобы помочь с вашей мигренью, если она сохраняется.
Как я могу снять головную боль без использования лекарств?
Вот несколько способов избежать головной боли во время беременности или избавиться от нее:
Выясните, что вызывает головную боль. Специалисты по головной боли часто рекомендуют вести «дневник головной боли», чтобы помочь вам определить конкретные триггеры. В следующий раз, когда у вас появится мигрень или головная боль, запишите все, что вы ели за 24 часа до начала и что вы делали, когда это началось.
Некоторые распространенные триггеры мигрени включают пищу, которая содержит:
- Глутамат натрия (MSG)
- Нитриты и нитраты (распространены в обработанном мясе, например, хот-догах, салями и беконе)
- Искусственные подсластители
Другие продукты, которые могут вызывать мигрень включает:
- Некоторые бобы и орехи
- Выдержанные сыр и кисломолочные продукты (например, пахта и сметана)
- Некоторые свежие фрукты (включая бананы, папайя, авокадо и цитрусовые)
- Копченая рыба
- Шоколад и carob
- Ферментированные или маринованные продукты (например, соевый соус или квашеная капуста)
Другие триггеры могут включать в себя:
- Мерцающие или мерцающие огни
- Громкие шумы
- Чрезмерное тепло или холод
- Сильные запахи
- Табачный дым
Используйте компресс. При головной боли от напряжения нанесите теплый или холодный компресс на лоб или основание черепа. Холодные компрессы, как правило, лучше всего действуют при мигрени.
Примите душ. Для некоторых страдающих мигренью холодный душ приносит быстрое - если временное - облегчение. Если вы не можете принять душ, брызните прохладной водой на лицо. Теплый душ или ванна могут снять головную боль от напряжения.
Не голодайте и не испытывайте жажду. Чтобы предотвратить низкий уровень сахара в крови (частая причина головной боли), ешьте небольшими порциями.Когда вы в пути, возьмите с собой некоторые закуски (крекеры, фрукты, йогурт). Избегайте прямого сахара, такого как конфеты или сода, которые могут вызвать резкий скачок уровня сахара в крови.
И не забывайте пить много воды, чтобы избежать обезвоживания. Медленно потягивайте воду, если у вас появилась рвота от мигрени.
Избегать усталости . Выспаться ночью. Когда у вас мигрень, спите в тихой темной комнате.
Упражнение. Некоторые данные показывают, что регулярные физические упражнения могут снизить частоту и тяжесть мигрени и уменьшить стресс, который может вызвать головную боль от напряжения.Если вы склонны к мигрени, начните медленно - внезапный всплеск активности может вызвать один. (И не занимайтесь физическими упражнениями после того, как мигрень началась, потому что она усугубит головную боль.)
Упражнения для поддержания хорошей осанки могут быть особенно полезны при головной боли в третьем триместре.
Попробуйте методы релаксации. Биологическая обратная связь, медитация, йога и самогипноз могут помочь уменьшить стресс и головные боли у некоторых пациентов.
Получить массаж. Некоторые женщины, которые страдают от головной боли от напряжения, клянутся массажем, хотя неясно, эффективен ли он для предотвращения или облегчения головной боли. Массаж всего тела (в идеале от терапевта, который специализируется на пренатальном массаже) может снять напряжение в мышцах шеи, плеч и спины.
Если профессиональный массаж не подходит, попросите партнера потирать спину и голову.
Рассмотрим иглоукалывание. Лечение иглоукалыванием, скорее всего, безопасно во время беременности, хотя является ли оно эффективным при головной боли, является предметом споров.Если вы хотите попробовать это, попросите вашего поставщика медицинских услуг направить вас и держать ее в курсе вашего лечения. Если вы предпочитаете посещать специалиста по акупунктуре, который также является магистром медицины, посетите веб-сайт Американской академии медицинской акупунктуры.
Какие симптомы головной боли являются признаками, которые мне нужны, чтобы позвонить своему врачу?
Позвоните своему провайдеру прямо сейчас, если:
- Вы находитесь во втором или третьем триместре и впервые испытываете сильную головную боль или головную боль. Это может сопровождаться или не сопровождаться визуальными изменениями, резкими болями в верхней части живота или тошнотой, внезапным увеличением веса или опуханием рук или лица.Вам нужно сразу проверить артериальное давление и мочу, чтобы убедиться, что у вас нет преэклампсии. (Если у вас возникли проблемы с повышенным или повышенным артериальным давлением, звоните, даже если у вас только слабая головная боль, которая сохраняется после приема ацетаминофена.)
- У вас внезапная «взрывная» головная боль. Этот тип головной боли является сильной болью, которая будит вас, не уходит, или чувствует себя не так, как вы когда-либо испытывали.
- Ваша головная боль сопровождается лихорадкой или жесткой шеей.
- Ваша головная боль усиливается, и у вас возникают другие проблемы, такие как ухудшение зрения или другие нарушения зрения, невнятная речь, сонливость, онемение или изменение нормального ощущения или бдительности.
- У вас болит голова после любой травмы головы.
- У вас заложенность носа, а также боль и давление под глазами или другие лицевые или даже зубные боли. Это может сигнализировать о синусовой инфекции, которую необходимо лечить антибиотиками.
- Вы замечаете, что у вас болит голова после чтения или просмотра на экране компьютера.
В любом случае, не стесняйтесь звонить вашему провайдеру, если вас беспокоит головная боль. Даже если у вас раньше были головные боли, общение с вашим врачом может помочь вам решить, какое обследование и лечение вам лучше всего подойдут во время беременности.
Подробнее:
.Знаете ли вы, что около 90% беременных женщин страдают от гидронефроза в той или иной форме? Это может показаться шокирующим для вас, но это результат ряда сообщений за последнее время. Если вы беременная женщина, пришло время осознать, что гидронефроз безопасен во время беременности.
Что такое гидронефроз?
Гидронефроз не болезнь. Это структурное состояние, которое обычно возникает в одной почке или когда хроническое, затрагивает обе почки.Отказ от нормального дренажа мочи из почки в мочевой пузырь может привести к отеку одной из почек или обеих. Это условие обычно относится к гидронефрозу. Это может произойти из-за нормального варианта или основного заболевания.
Когда отек поражает одну из почек, он называется односторонним гидронефрозом. В то время как, когда обе почки поражены одновременно, расстройство называется двусторонним гидронефрозом.
Материнский гидронефроз:
Условием развития гидронефроза во время беременности из-за присутствия плода в матке является материнский гидронефроз.Бессимптомное расширение почечных чашечек, почечной лоханки и верхних двух третей матки во время беременности приводит к этому типичному состоянию. (1)
Также называемый гестационным гидронефрозом, он ассоциируется с общей проблемой инфекции мочевыводящих путей в беременные женщины. Поэтому, по оценкам, около 90% беременных женщин страдают от той или иной формы гидронефроза во время беременности. Расширение часто более выражено на правой стороне тела (85%), чем на левой стороне (15%).Расширение мочеточника не происходит ниже краев таза. Наличие гидронефроза из-за некоторого патологического состояния пренатально ухудшает расстройство. (2)
[Читайте: Инфекция почек во время беременности ]
Симптомы:
Вот несколько примеров гидронефроза во время симптомов беременности. Однако в некоторых случаях никаких симптомов не будет. Симптомы зависят от того, происходит ли отек остро, прогрессивно или более постепенно.
- Острая боль в боку или боль в спине и брюшной области
- Тошнота и рвота
- Постоянная инфекция мочевых путей с болезненным мочеиспусканием
- Лихорадка
- Колики боль
- Пятна крови в моче
- Боль в груди
- Отек ног
- Увеличение частоты мочеиспускания (3)
Причины гидронефроза:
Гормональные изменения во время беременности с участием эстрогена, прогестерона и простагландиноподобных агентов вызывают расстройства, такие как гидронефроз и эктаз мочеточника.
Беременность приводит к генерализованному расслаблению гладких мышц благодаря действию прогестерона. Наряду с правовращением матки заболеваемость гидронефрозом у беременных становится все больше. Растущий вес матки в ограниченном тазовом пространстве может вызвать расширение матки и, следовательно, способствовать возникновению гидронефроза. Увеличение гестационного возраста и рост матки вне таза могут снизить это давление на мочеточники. Повышенная гидратация может привести к повышенной степени гидронефроза.
Беременность увеличивает почечный кровоток до 75% и приблизительно на 50% увеличивает скорость клубочковой фильтрации (СКФ). СКФ - это тест, используемый для проверки работоспособности почек. Поэтому частота фетального гидронефроза у беременных возрастает. (4)
Обструкция или закупорка мочевыводящих путей может возникать врожденно у плода или может быть одним из физиологических реакций на беременность. Камни в почках, сгустки крови или стриктура или рубцы на почках, рак мочевого пузыря, стриктура уретры и т. Д.Некоторые из внутренних причин гидронефроза. Точно так же внешние причины рака шейки матки, синдрома яичниковой вены и функциональные причины, такие как диабет и пузырно-мочеточниковый рефлюкс, также могут привести к гидронефрозу.
Факты:
- Гестационный гидронефроз обычно происходит во втором триместре. Поражает почти 90% беременностей к 26-й и 28-й неделям.
- Частота дилатации выше у пациентов с нулевым родом. Женщину, которая не перенесла беременность более 20 недель, называют нулевой.
- В основном гидронефроз исчезает сам по себе, без какой-либо формы лечения. Идеальный период - шесть недель после родов, но иногда он может сохраняться дольше.
Диагноз:
- Ультразвуковое сканирование может помочь в дифференциации физиологического гидронефроза от непроходимости, вторичной по отношению к заболеванию камня.
- Анализ мочи для определения инфекции.
- Анализ крови на анемию.
- Анализ электролитов и СКФ для определения правильного функционирования почек.(5)
Риск:
Редким, но потенциально опасным для жизни осложнением, связанным с гестационным гидронефрозом, является спонтанный разрыв почки. Это происходит из-за повышенного гидростатического давления в собирающих структурах, которое превышает способность удерживать чашечно-почечные капсульные соединения.
Почки с предшествующим повреждением до беременности более подвержены самопроизвольному разрыву почки. (6)
Если лечение не проводится в течение более разумного периода времени, почка не сможет функционировать.
Когда обращаться за медицинской помощью:
Частота лихорадки, острая боль в животе или следы крови в моче - все это указатели для немедленного обращения за медицинской помощью. Гидронефроз может быть смертельным у беременных с одной почкой. Поэтому даже развитие легких симптомов должно быть доведено до сведения вашего врача.
Гидронефроз во время беременности Лечение:
Лечение гидронефроза во время беременности тщательно проводится на разных этапах.Посмотрите на них.
1. Слив мочи через тонкий катетер, вставленный в мочевой пузырь или непосредственно в почку через кожу. Снимает давление мочи в почках.
2. Следующим этапом является устранение первопричины, которая в первую очередь стала причиной блокировки. Операция, называемая мочеточниковым стентированием, обычно устраняет обструкцию. У разных причин будут разные способы лечения. Например, если это камень в почках, вызвавший гидронефроз, для его разрушения используются звуковые волны или лазеры.
3. Но если причиной заболевания была только беременность, ничего не поделаешь для лечения расстройства. Вам просто нужно подождать, пока он не закончит свой естественный курс, чтобы исцелиться. Тем не менее, процесс слива избыточной мочи через катетер будет осуществляться для снижения давления на почки и предотвращения вероятности дальнейшего повреждения. (7)
Профилактика:
Заболевания почек часто не имеют симптомов. Следовательно, он может остаться незамеченным, если не будет проверен в нужное время. Раннее выявление и лечение могут замедлить или предотвратить прогрессирование заболевания почек.Регулярный анализ мочи и анализ крови могут помочь в определении распространенности любых заболеваний почек во время беременности. (8)
Регулярно консультируйтесь с врачом на протяжении всей беременности и следите за тем, чтобы у вас не было никаких признаков почечных расстройств. Вы сомневаетесь, есть ли у вас заболевание почек? Поднимите ваши вопросы к нам.


