Инкапсулированная папиллярная карцинома
прогноз после операции, стадии и лечение
Папиллярный рак щитовидной железы – форма рака, образующая метастазы только при десяти процентах случаев. Поэтому карцинома щитовидной железы папиллярного типа обнаруживает благоприятные прогнозы. Эта онкология составляет 80% раковых образований щитовидной железы. Игнорировать заболевание, потому что не считается опасным для жизни, не стоит!
Болезнь сильно влияет на шансы пациента вести здоровую и нормальную жизнь. Папиллярный рак щитовидной железы нужно лечить. Полагается немедленно начать лечение, быстро избавляясь от онкологического новообразования с прогнозом, способным смениться от самого благоприятного до крайне тяжёлого, стоит лишь болезни выйти за пределы органа. Названа болезнь так из-за формы, принимаемой деформированной клеткой – она похожа на листья папоротника – папиллы. Код по МКБ-10 у папиллярной карциномы щитовидной железы, как и у остальных форм онкологии органа, С73.
Причины болезни выясняются профессионалами. Известно, что развитие онкологии у части больных предопределено генами, которые начинают мутировать и провоцируют развитие злокачественной опухоли. Влияют наследственные факторы, радиация, нарушение метаболизма в эндокринной системе организма, недостаток веществ, особенно йода, воздействие радиации и вредных веществ.
Папиллярным раком щитовидной железы чаще болеют женщины. Факт связывают с нарушением рациона питания и с диетами, подрывающими нормальную работу организма и нормальный метаболизм на клеточном уровне.
Болезнь проходит бессимптомно большую часть стадий. Первое проявление – уплотнение в области железы. Образование сложно заметить, оно не влияет на дыхание и проходимость пищи. Чаще больные замечают увеличенные лимфоузлы и симптомы слабости и истощения организма, развившиеся на поздних стадиях болезни.
Папиллярная аденома щитовидной железы
Виды
Папиллярный рак подразделяется на два типа. Тип болезни определяется в первую очередь, обуславливая прогноз выживаемости пациента и его шансы на выздоровление.
- Инкапсулированная форма ракового образования протекает в капсуле щитовидной железы и не выходит за её пределы, что формирует благоприятные прогнозы и отсутствие быстрого и агрессивного распространения заболевания.
- Неинкапсулированная форма ведёт к тяжёлым и страшным последствиям. Проходит быстро и агрессивно, поражая больной орган и образуя метастазы в ближайших тканях и в отдалённых областях организма. Прогнозы этой формы рака крайне тяжёлые. Её ничто не сдерживает, в отличие от первой, где рак зафиксирован капсулой щитовидной железы.
Разделяется папиллярная онкология и по гистологической картине новообразования:
- Наиболее благоприятный прогноз у микрокарциномы – это незначительный по размеру узел в железе, который не превышает сантиметрового размера и чрезвычайно медленно увеличивается. До больших размеров не дорастает, не проникает за пределы органа и метастазов эта форма болезни не образует. Обнаружить удаётся лишь при лабораторном либо инструментальном исследовании.
- Существует папиллярно-фолликулярная форма рака. Цитологическая картина заболевания смешивает в составе признаки папиллярного вида онкологии щитовидной железы и фолликулярный рак. Образуется исключительно в капсуле, не даёт метастазов.
- Солидная форма рака щитовидной железы возникает после воздействия радиации. Образует метастазы после прорыва в кровоток.
- Онкоцитарный рак – возникает у людей крайне редко и составляет 5% всех раковых заболеваний органа. Очень агрессивен, образует вторичные очаги заболевания, обнаруживает неблагоприятный для пациента прогноз.
- Диффузно-склеротичесский вид находят у детей до 15 лет. Провоцирует активное распространение местных метастазов и кистозный фиброз. Также метастазы захватывают лимфоток, из-за чего лимфатические узлы становятся хорошо видными. Вторичный очаг заболевания с большой вероятностью образуется в лёгких.
- Светлоклеточная форма рака изучена крайне мало из-за редкой встречаемости у пациентов. Чаще даёт метастазы в почки.
- Высококлеточный рак быстро и агрессивно развивается, образуя исключительно отдалённые метастазы.
- Смешанная форма рака встречается чаще остальных. Составляет половину всех случаев обнаружения папиллярного рака щитовидной железы. Цитологическая картина обнаруживает различные виды раковых клеток: папиллярный вид, солидный и фолликулярный. Прогноз зависит от распространённости злокачественного процесса, его сохранности в рамках капсулы либо выхода за пределы.
Стадии
Папиллярная карцинома щитовидной железы хорошо изучена, поэтому градирование на стадии происходит подробное. На начальных этапах болезни определяются подстадии, что позволяет точнее и лучше предсказать течение болезни и определить действенные методики лечения.
- Первая стадия рака характеризуется малыми размерами опухоли. Размер узла не превышает двух сантиметров, чаще одного. Болезнь медленно прогрессирует: размеры узла увеличиваются постепенно. Он не влияет на другие ткани и органы, оставаясь в рамках капсулы щитовидной железы.
- Вторая стадия характеризуется разросшейся опухолью. Размер новообразования может достигать четырёх сантиметров, но метастазов в близлежащие ткани и отдалённые части организма нет. У болезни есть дополнительное деление на две подстадии. На стадии 2а нет метастазов, а на стадии 2б метастазы обнаруживаются в лимфотоке, лимфоузлы оказываются поражены. Это заметно по увеличенному размеру лимфатических узлов, возросшей плотности и болевым ощущениям при прикосновении. Хотя новообразование увеличилось в размерах, а лимфа оказывается поражённой, прогноз на второй стадии остаётся благоприятным для пациента.
- Третья стадия возможна при неинкапсулированном раке щитовидной железы. Болезнь захватывает органы и ткани, расположенные рядом со щитовидной железой. Опухоль сильно разрастается и сдавливает здоровые органы. Это создает проблемы с дыханием – заметный симптом, который больному сложно проигнорировать. Сама опухоль тоже сильно увеличивается в размерах, на 3 стадии превышает четыре сантиметра в диаметре. Лимфоузлы увеличены.
- Четвёртая стадия – терминальная стадия болезни, определяется по развитию метастазов. Они поражают другие органы и нарушают работу. Симптоматика четвёртой стадии наиболее обширная. Распространён сильный болевой синдром. Новообразование изменяет большую часть органа и разрастается до огромных размеров. Заражены и ближайшие ткани. Прогноз на 4 стадии наихудший, но остаётся надежда на успешную борьбу с болезнью.
Диагностика
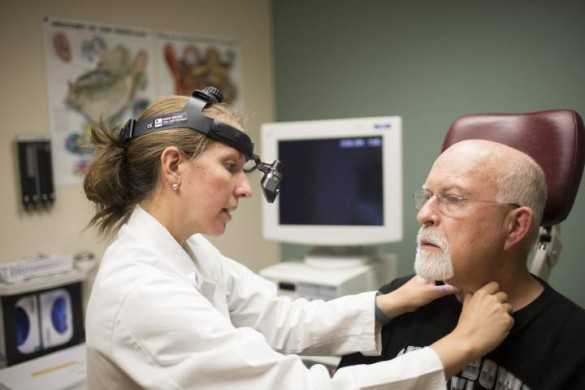
Начинается определение болезни с пальпационного метода. Все стадии, кроме первой, ощущаются при пальпации как узлы и плотные части щитовидной железы. Первичная диагностика включает опрос пациента, восстановление истории болезней щитовидной железы, систематизирование симптомов. На визуальном осмотре видны несимметричные изменения на шее.
Дальнейшие обследования уточняют диагноз. Проводится УЗИ, на нём видна основная структура тканей железы, нарушения. На УЗИ определяется наличие узлов, размеры опухоли, осложнения заболевания в виде кист. Узлы различаются по структуре и наполнению – в динамике возможно определить, что находится внутри узла. Если там жидкость, предполагаются кисты, если жидкость в узлах отсутствует, наиболее вероятен солидный вид рака.
Этот метод малоинформативен для людей с сопутствующим ожирением, но с диагностикой заболеваний в шейном отделе неточность будет минимальной. Это первый основной недостаток метода. Второй недостаток – нельзя определить злокачественность образования.
Возможно, подозрение на папиллярный рак и на онкологию будет развеяно после биопсии, которая точно определит, чем болен человек, злокачественное образование в щитовидной железе либо нет. Тогда под контролем ультразвукового исследования делается биопсия тканей железы и тканей опухоли. Специализированная игла вводится в шею пациента и забирает материал, в виде микропрепарата гистологического исследования. Применяется тонкоигольный аспирационный вид биопсии, минимально травмирующий железу и ткани шеи. Метод признан наиболее точным, погрешность и ошибка оказывается крайне мала, а диагноз устанавливается верно. Цитограмма позволяет лабораторным работникам однозначно сказать – злокачественная либо доброкачественная опухоль развивается в щитовидной железе.
Проводится диагностика дисфункции щитовидной железы и по анализу крови. По её составу видно, как функционирует эндокринная система человека и щитовидная железа, в частности. Нельзя определить вид рака, но удаётся узнать степень поражения органа. Это делается по гормональным показателям крови. Заодно проводится тест на онкологические маркеры в крови.
Применяется радиоизотопное сканирование. Оно проверяет функционирование щитовидной железы. Узлы в щитовидной железе подразделяются на горячие и холодные. Последние не окрашиваются на рентгене, первые окрашиваются очень ярко. Чаще холодные узлы являются злокачественным новообразованием, а горячие – доброкачественной опухолью.
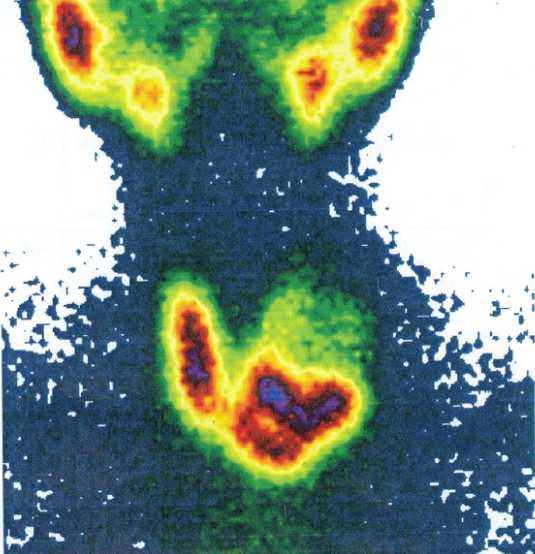
Картина сцинтиграфии щитовидной железы
Чтобы определить степень деформации лимфоузлов, проводится компьютерная либо магнитно-резонансная томография. Становится видна структура опухоли, определяется опасность для близлежащих органов и степень опасности папиллярного рака щитовидной железы для жизни. Это наиболее действенные методы диагностики, но в описанной ситуации не столь необходимые. Определить деформацию органа щитовидной железы возможно на простых и менее затратных исследованиях. Вдобавок томография не даёт изображения в динамике, в отличие от УЗИ.
Лечение
Для лечения рака щитовидной железы используются хирургическое вмешательство, гормональная терапия, в меньшей степени применяются лучевая терапия и химиотерапия – результаты этих методов не являются решающими и в качестве самостоятельного лечения рака щитовидной железы они бессмысленны. Но хорошо работают для предотвращения метастазирования и рецидивов опухоли.
Выделяются клинические рекомендации, обязывающие врачей действовать по схеме, определяя и диагностику болезни, и методы лечения заболевания. Первым методом лечения при отсутствии противопоказаний считается хирургия. Химиотерапия и лучевая терапия работают как вспомогательные методы лечения в послеоперационный период.
Хирургия
Этот метод лечения получил признание и распространение как самый результативный вид борьбы с онкологическими процессами в щитовидной железе. Его используют для лечения всех стадий развития болезни щитовидной железы, ведь болезнь редко развивается с обширными метастазами. При выборе метода лечения чаще обсуждается не способ терапии, а способ уместного хирургического вмешательства.
Проводятся различные виды операции. Если размер опухоли минимален и не превышает сантиметра, проводится частичная тиреоидэктомия – первый метод оперирования, когда орган не иссекается целиком. Убирается лишь небольшая, поражённая болезнью часть железы. Если применяется частичное иссечение, риск рецидива значительно больше: болезнь, заставляющая мутировать тироциты, может поразить оставшуюся долю (половину) железы.

Второй метод оперирования – полное иссечение железы (тотальная тиреоидэктомия) – проводится, если болезнь поразила всю железу либо развивается междольная форма рака. При операции проводят иссечение лимфоузлов, если те подвержены болезни. Все лимфоузлы с метастазами удаляются.
Лучевая терапия и химиотерапия
Эти методы не применяются отдельно от главного лечения болезни – хирургического вмешательства. Возможно их применение после операции, если есть опасность рецидива болезни либо врачи испытывают опасения относительно метастазов. При лучевой терапии больного облучают радиоактивным излучением, что при указанном виде рака очень опасно. Возможен вызов новообразований в щитовидной железе – орган крайне чувствителен к различным видам облучения.
Химиотерапия не используется во время лечения из-за сильных побочных реакций организма. Она истощает человека, отравляя не только больные раком клетки, но и здоровые. А при раке щитовидной железы размер опухоли, уменьшаемой под влиянием лучевой терапии и химиотерапии, играет вторичную роль.
Обязательно проводится терапия радиоактивным йодом (I-131), так как даже если врачи с наибольшим тщанием иссекли железу, остаются клетки – тироциты, способствующие рецидиву онкологии. Тироциты являются носителями папиллярного рака и изменяются первыми. Их и уничтожает радиоактивный йод. Под влиянием накопившегося вещества клетки перестают функционировать. Это обеспечивает отсутствие рецидива.
Если щитовидная железа иссечена полностью, после удаления гормоны, производящиеся с её помощью, постепенно исчезнут из организма. Этого нельзя допустить, проводится заместительная терапия: больной пьет лекарства, поставляющие в кровь необходимые гормоны. Эта терапия назначается пожизненно, так как изменения ситуации с производством гормонов щитовидной железы не предвидится.
Прогноз
Учитывая, что весьма малая часть больных обнаруживает у себя папиллярную карциному щитовидной железы на поздних стадиях, прогноз болезни считается крайне благоприятным, а смертность больных, погибающих от диагноза – минимальной. Но количество лет, которые пациент проживёт, зависит от запущенности болезни к моменту обнаружения заболевания, от возраста больного, метастазирования опухоли и проведённого лечения, его правильности и своевременности.
Если болезнь обнаружена на ранней стадии, больные излечиваются в ста процентах случаях. Большая часть пациентов живут пять, десять и даже 15 лет, эта цифра зафиксирована у 60% больных. Пятилетняя выживаемость на начальном этапе равна 97% случаев. А десятилетняя – 80%. Если пациент не забывает об опасности рецидива и регулярно посещает врача, прогноз после операции говорит и о 25-летней выживаемости после болезни.
Болезнь на второй стадии имеет прогноз хуже: до пяти лет после обнаружения диагноза доживает половина заболевших. 35% больных с третьей стадией рака проживает пять лет и больше, и 15% при четвёртой стадии рака, что для терминальной стадии болезни тоже очень хорошо. У других онкологий пятилетняя выживаемость не доходит до 10%.
Ключевым фактором при определении выживаемости является критическое отношение онкологического больного к собственному состоянию, регулярное прохождение врачебных консультаций и обследований, которые помогут узнать о рецидиве и предотвратить его развитие.
Уменьшение шансов связано с развитием процесса метастазирования, больные чаще умирают от метастазов, приводящих к дисфункции органов, а не от патологии щитовидной железы.
Разработаны методы профилактики заболевания, позволяющие свести к минимуму вероятность рецидива и улучшающие прогноз после операции для больных. Методы профилактики уменьшат для здорового человека вероятность пополнить ряды пациентов онкологических отделов больниц. В список рекомендаций будут входить:
- Настойчивый совет избегать радиоактивного облучения. Людям, переболевшим раком, нельзя оказываться в зонах повышенной радиации. Стоит как можно реже проходить рентген, выбирая другие методы диагностики, избегать лучевой терапии, если\ выявлен диагноз, требующий такого лечения.
- Если человек не болел раком, сохраняется возможность выяснить, велика ли генетическая предрасположенность к онкологическим заболеваниям. Это важно для людей, чьи близкие болеют раком, и людей с патологической фобией заболеть этой болезнью.
- Недостаток йода способен вызвать рак. Для уменьшения степени риска необходимо пить препараты, содержащие йод, есть продукты, содержащие ионы элемента. Стоит учитывать, что нельзя принимать медицинский препараты с йодом без внимательной и подробной консультации с врачом. Йод способен вызвать различные патологии в организме, в частности, сильную дисфункцию печени.
- Нужно внимательно следить за гормональным балансом организма. Малейший дисбаланс может спровоцировать серьёзные заболевания органов эндокринной системы, а щитовидная железа реагирует на дисбаланс быстрее прочих органов.
Грудь
Интрадуктальная папиллярная карцинома
Инкапсулированная папиллярная карцинома
Тема завершена: 1 августа 2012 г.
Незначительные изменения: 21 июня 2020 г.
Copyright : 2002-2019, Inc. Поиск PubMed : Внутрицистозный папиллярный рак [title] молочная железа

просмотров страниц в 2019 году: 3,824
просмотров страниц в 2020 году по настоящее время: 4,299
Цитировать эту страницу: Ройховдхури М.Инкапсулированная папиллярная карцинома. Сайт PathologyOutlines.com. https://www.pathologyoutlines.com/topic/breastmalignantencapsulatedpapillary.html. Доступ 20 июля 2020 года.
Терминология
- Также называется внутрицистозной папиллярной протоковой карциномой in situ
Эпидемиология
- Редкий; обычно наблюдается у пожилых женщин
- 0,5% - 1% всех случаев рака молочной железы
- Может быть связан с обычным DCIS или инвазивным раком
Клинические признаки
- Бессимптомно или проявляется в виде массы груди или выделения из соска
- Доброкачественное появление на снимках; на УЗИ, чистая киста, смешанное изображение или твердая масса
- Можно разделить на чистую форму и те, которые связаны с протоковой карциномой in situ (DCIS) или инвазивной карциномой
- Считается неинвазивным или минимально инвазивным, потому что нет инфильтрирующего паттерна роста и метастазы редки
- Традиционно считается, что не хватает миоэпителиального слоя (Am J Clin Pathol 2005; 123: 36), но одно исследование обнаружило экспрессию коллагена типа IV (Am J Clin Pathol 2009; 131: 228)
- Сложнее диагностировать до операции, чем другие опухоли молочной железы
Внутрицистозный папиллярный рак молочной железы , также известный как инкапсулированный папиллярный рак молочной железы (сокращенно EPC ), является редким типом рака молочной железы с очень хорошим про.
Не следует путать с инвазивным папиллярным раком молочной железы , более агрессивной опухолью молочной железы.
Общее
- Очень хороший прогноз [1] - он похож на DCIS.
- Классически менопаузальные женщины.
- ~ 30% присутствует с кровянистыми выделениями. [2]
Микроскопический
Особенности:
- Поражение, связанное с кистой.
- Может иметь толстую волокнистую капсулу
- Участок занимает , а не , выстланный миоэпителиальными клетками.
- Киста содержит аномальную пролиферацию эпителия с крибриформной, твердой или папиллярной архитектурой.
- Потеря миоэпителиальных клеток в эпителиальной пролиферации является ключевым признаком .
- Могут наблюдаться рассеянные крупные клетки с бледной эозинофильной цитоплазмой [3] .
- Эти клетки представляют собой так называемые глобоидные клетки или прозрачные клетки и являются иммунореактивными для GCDFP-15.
- Их не следует принимать за миоэпителиальные клетки.
- опухолевых эпителиальных клеток:
Примечания:
- Много потенциальных ловушек с папиллярным поражением молочной железы при биопсии сердечника иглы.
- Рекомендуется полное удаление. [4]
- Адекватно и тщательно отберите образец, чтобы исключить инвазивный компонент.
- Сообщайте только размер инвазивного компонента (если имеется), чтобы предотвратить переоценку стадии опухоли.
DDx: [5] [6] :
- Внутрипротоковая папиллома.
- Отсутствующая или скудная строма благоприятствует папиллярному раку по сравнению с папилломой.
- Есть ли в клетке популяция из одной или двух клеток?
- ER окрашивание будет гетерологичным при доброкачественном поражении.
- Миоэпителиальные маркеры (кальпонин / p63 / SMA + ve) должны быть положительными при доброкачественном поражении.
- Папиллярная протоковая карцинома in situ.
- Папиллярный DCIS показывает миоэпителиальные клетки (calponin / p63 / SMA + ve) на периферии вовлеченных пространств
- Но папиллярный DCIS должен быть отрицательным для миоэпителиальных клеток в фокусе DCIS
- Папиллярная внутрицистная карцинома не показывает миоэпителиальные клетки на периферии вовлеченных пространств
- Инвазивный папиллярный рак молочной железы.
- Подобная архитектура, но без кистозного пространства, откровенно инвазивная.
- Очень редко.
- Инвазивная карцинома, возникающая в связи с папиллярной внутрицистной карциномой
- Эпителиальный захват в энцистирующую фиброзную ткань не должен интерпретироваться как инвазия.
- Карцинома должна быть видна в ткани молочной железы вне фиброзной ткани.
- Проникающая карцинома, как правило, относится к категории «без особого типа».
- Аденоидная кистозная карцинома молочной железы
- Твердый вариант выглядит базальноидным - в этих случаях следует рассматривать твердую аденоидную кистозную карциному или «базально-подобную» карциному.
Картинки
-
Грудь - внутрицистозная папиллярная карцинома - средней мощности (СКБ)
-
Грудь - внутрицистозная папиллярная карцинома - средней мощности (СКБ)
-
Грудь - внутрицистозная папиллярная карцинома - высокая мощность (СКБ)
-
Грудь - папиллярная внутрицистозная карцинома, твердый вариант - малой мощности (СКБ)
-
Грудь - папиллярная внутрицистозная карцинома, твердый вариант - средней мощности (СКБ)
-
Грудь - папиллярная внутрицистозная карцинома, твердый вариант - средней мощности (СКБ)
-
Грудь - папиллярный внутрикостный рак, твердый вариант - высокая мощность (СКБ)
-
Грудь - папиллярный внутрикостный рак, твердый вариант - высокая мощность (СКБ)
-
Грудь - внутрицистозная папиллярная аденокарцинома (вверху) с сопутствующей инвазивной протоковой карциномой (внизу) (СКБ)
IHC
- Кальпонин / p63 / SMA / CK5-6.
- Потеря миоэпителиальных клеток в опухоли.
- Потеря миоэпителиальных клеток на стенке кисты.
- ER - Гомогенное окрашивание пролиферации эпителия.
Рекомендации
- ak Rakha, EA .; Ганди, N .; Климент, Ф .; van Deurzen, CH .; Haider, SA .; Данк, Л .; Ли А.Х .; Macmillan, D. et al. (Август 2011 г.) «Инкапсулированный папиллярный рак молочной железы: инвазивная опухоль с отличным прогнозом». Am J Surg Pathol 35 (8): 1093-103.DOI: 10,1097 / PAS.0b013e31821b3f65. PMID 21753694.
- ↑ Rodríguez, MC .; Secades, AL .; Ангуло, JM. (Ноябрь 2010). «Лучшие случаи от АФИП: внутрицистозная папиллярная карцинома молочной железы». Рентгенография 30 (7): 2021-7. DOI: 10,1148 / rg.307105003. PMID 21057133.
- ↑ Collins, LC .; Schnitt, SJ. (Январь 2008). «Папиллярное поражение молочной железы: отдельные вопросы диагностики и лечения». Гистопатология 52 (1): 20-9. DOI: 10.1111 / J.1365-2559.2007.02898.x. PMID 18171414.
- ↑ Риццо, М .; Linebarger, J .; Лоу, MC .; Пан, Л .; Габрам, С.Г .; Васкес, Л .; Коэн, Массачусетс; Мосуняк, М. (март 2012). «Ведение папиллярных поражений молочной железы, диагностированных при биопсии основной иглы: клинический патологический и рентгенологический анализ 276 случаев с последующим хирургическим наблюдением». J Am Coll Surg 214 (3): 280-7. DOI: 10.1016 / j.jamcollsurg.2011.12.005. PMID 22244207.
- ↑ Collins, LC .; Schnitt, SJ. (Январь 2008). Папиллярные поражения молочной железы: отдельные вопросы диагностики и лечения.". Гистопатология 52 (1): 20-9. Doi: 10.1111 / j.1365-2559.2007.02898.x. PMID 18171414.
- ↑ Pathmanathan, N .; Альбертини, AF .; Прован, PJ .; Милликен, JS .; Солсбери, EL .; Билоус, AM .; Бит, К .; Баллин, Р.Л. (Июль 2010 г.) «Диагностическая оценка папиллярного поражения молочной железы при базовой биопсии». Mod Pathol 23 (7): 1021-8. DOI: 10.1038 / modpathol.2010.81. PMID 20473278.
Папиллярная уротелиальная карцинома - тип рака мочевого пузыря. Он начинается в клетках уротелия в слизистой мочевого пузыря. Клетки уротелия также выстилают мочеиспускательный канал, мочеточники и другие части мочевыводящих путей. Рак может начаться и в этих областях.
Папиллярные опухоли представляют собой тонкие, похожие на пальцы новообразования, которые начинаются в слизистой оболочке мочевого пузыря и распространяются на центр мочевого пузыря. Иногда эти раки остаются в мочевом пузыре без роста или распространения.Но более агрессивные виды этого рака могут распространиться на другие органы.
Папиллярная опухоль может быть неинвазивной или инвазивной. Неинвазивные раковые заболевания находятся только во внутреннем слое мочевого пузыря. Они не достигли более глубоких слоев мочевого пузыря и не распространились на другие органы. Инвазивные опухоли переросли в более глубокие слои мочевого пузыря. Они чаще распространяются.
Папиллярные опухоли также могут быть низкими или высокими. Опухоли низкой степени больше похожи на нормальные клетки и имеют тенденцию расти медленно.Высококачественные раковые клетки выглядят более ненормально и могут быстро расти.
Исходя из этих категорий, папиллярные опухоли мочевого пузыря делятся на четыре типа:
- Папиллома: это опухолевая опухоль, растущая из слизистой оболочки мочевого пузыря.
- Папиллярное новообразование уротелия с низким злокачественным потенциалом (PUNLMP): это предраковый рост. Это вряд ли будет расти и распространяться.
- Папиллярная уротелиальная карцинома низкого качества. Эти опухоли имеют тенденцию к медленному росту, но они могут вернуться после лечения.
- Высококачественная папиллярная уротелиальная карцинома: эти опухоли растут быстрее и с большей вероятностью распространяются.
Стадии
Рак мочевого пузыря ставится в зависимости от того, насколько он агрессивен и где он распространился.
Стадия 0a: Это также называется неинвазивной папиллярной уротелиальной карциномой. Этот неинвазивный рак на ранней стадии встречается только во внутренней оболочке мочевого пузыря. Он не врос в мышцу или соединительную ткань стенки мочевого пузыря.
Стадия 1: Рак вырос во внутреннюю оболочку мочевого пузыря, но не достиг мышц в стенке мочевого пузыря.
Стадия 2: Рак распространился в мышцу мочевого пузыря. Теперь это считается инвазивным раком. Однако стадия 2 рака не распространилась на лимфатические узлы.
Стадия 3: Рак распространился на слой ткани вокруг мочевого пузыря. Он может распространиться на предстательную железу у мужчины или в матку и влагалище у женщины. Он не распространился на лимфатические узлы или другие органы.
Стадия 4: Рак может распространиться на лимфатические узлы и другие части тела.
Симптомы этого типа рака мочевого пузыря включают в себя:
- кровь в моче
- срочную потребность в мочеиспускании
- , нуждающуюся в мочеиспускании чаще, чем обычно
- боль при мочеиспускании
Когда рак распространяется, симптомы могут включают в себя:
- потеря аппетита
- потеря веса
- боль в пояснице
- ночные поты
- усталость
- слабость
- лихорадка
- отек в ногах
Причины рака уротелия включают:
Курение: Курение сигарет является основной причиной всех видов рака мочевого пузыря, включая рак уротелия.Если вы курите, вероятность заболеть раком мочевого пузыря примерно в три раза выше, чем у того, кто не курит.
Воздействие химических веществ: Воздействие определенных химических веществ на работе может увеличить риск. Люди, которые работают в резиновой, текстильной, лакокрасочной и красильной промышленности, могут подвергаться воздействию различных химических веществ, которые связаны с раком мочевого пузыря.
Лекарства и добавки: Злоупотребление обезболивающими препаратами, содержащими фенацетин, может увеличить риск возникновения этого рака.Травяные добавки, содержащие аристолоховую кислоту, также могут увеличить ваш риск.
Хронические инфекции мочевого пузыря или раздражение : Повторные инфекции мочевых путей или камни были связаны с раком мочевого пузыря, хотя не было доказано, что он вызывает этот рак.
Семейный анамнез: Некоторые виды рака мочевого пузыря протекают в семьях. Рак уротелия чаще встречается в семьях с синдромом Линча, унаследованным состоянием, которое повышает вероятность возникновения нескольких типов рака у людей.
Другие факторы: Другие факторы, которые могут привести к папиллярной карциноме уротелия, включают:
- воздействие мышьяка
- определенные генетические мутации
- предыдущее лечение определенными химиотерапевтическими препаратами, такими как циклофосфамид
- предыдущее облучение таза
Лечение Вы получаете зависит от стадии вашего рака.
Стадия 0
Неинвазивная папиллярная карцинома часто лечится с помощью процедуры, называемой трансуретральной резекцией опухолей мочевого пузыря (TURBT).Хирург помещает инструмент вверх по уретре в мочевой пузырь и удаляет любые аномальные ткани.
Стадия 1
Рак 1 стадии лечат ТУРБТ с последующей внутрипузырной терапией. Во время внутрипузырной терапии врач помещает катетер в мочевой пузырь, чтобы доставить лекарство прямо в мочевой пузырь. Таким способом вы можете пройти иммунотерапию или химиотерапию.
Иммунотерапия использует бактерии типа Bacillus Calmette-Guerin (BCG). Эти микробы предупреждают вашу иммунную систему, которая атакует раковые клетки мочевого пузыря.Химиотерапия использует химические вещества для уничтожения раковых клеток.
Стадия 2
Рак стадии 2 лечат с помощью частичной или полной цистэктомии, в зависимости от того, насколько глубоко в мочевой пузырь вырос рак. Частичная цистэктомия удаляет часть мочевого пузыря, где находится рак. Тотальная цистэктомия удаляет весь мочевой пузырь. Также могут быть удалены близлежащие лимфатические узлы.
Вы можете пройти химиотерапию до или после операции, чтобы предотвратить возвращение рака.
Стадия 3
Лечение включает частичную или полную цистэктомию, а также химиотерапию.Радиация и иммунотерапия могут быть вариантами, а также.
Стадия 4
Химиотерапия является основным методом лечения рака 4 стадии. Вы также можете получить лучевую или иммунотерапию. Хирургия также может быть вариантом.
Как правило, папиллярный рак уротелия имеет лучший прогноз, чем другие виды рака мочевого пузыря. Ваш конкретный прогноз зависит от стадии и степени вашего рака. Раки высокого качества могут распространяться. Низкосортные папиллярные раки менее распространены. Папиллярный рак также может вернуться после лечения.
Показатели выживаемости
Пятилетняя выживаемость для всех видов рака мочевого пузыря:
- Стадия 0: 98 процентов
- Стадия 1: 88 процентов
- Стадия 2: 63 процента
- Стадия 3: 46 процентов
- Стадия 4: 15 процентов
Эти показатели выживаемости включают все виды рака мочевого пузыря, а не только папиллярные опухоли. Они также только оценки. Они не могут предсказать, каким будет ваш прогноз.
Ранняя диагностика рака мочевого пузыря даст вам лучшие шансы на выживание.
Ваш прогноз зависит от стадии вашего рака. Ранние стадии папиллярного рака уротелия имеют отличный прогноз с высоким уровнем выживаемости. На поздней стадии инвазивный рак может быть труднее лечить.
Если у вас рак на поздней стадии, и вы исчерпали свои варианты лечения, вы можете рассмотреть возможность участия в клиническом исследовании. Эти испытания проверяют новые методы лечения рака, прежде чем они станут доступны для общественности.Спросите своего врача, подходит ли вам клиническое испытание.