Диффузная глиома ствола головного мозга
Глиома головного мозга представляет собой наиболее часто встречающийся вид опухоли, растущий из глиальной ткани, которую составляют вспомогательные клетки нервной системы. На долю глиом приходится около 60% всех опухолей, локализованных в головном мозге. Название разновидностей глиом – астроцитом, эпендимом и других происходит от названия клеток, образующих опухоль.
Услуги по диагностике и лечению глиомы головного мозга предлагает ведущий многопрофильный медицинский центр Москвы – Юсуповская больница. Положительные результаты лечения достигаются благодаря высокому профессионализму врачей центра онкологии и передовым технологиям, которые применяются для борьбы с опухолями головного мозга.
Классификация
- Астроцитомы – самый распространенный тип глиомы, локализованный в белом веществе головного мозга. В зависимости от типа астроцитарная глиома головного мозга может быть фибриллярной (протоплазматической, гемистоцитической), анапластической, глиобластомой (гигантоклеточной, глиосаркомой), пилоцитарной астроцитомой, плеоморфной ксантоастроцитомой и субэпендимарной гигантоклеточной астроцитомой.
- Эпендимомы – могут встречаться в 5-7% случаев опухолей головного мозга, характеризуются типичной локализацией в системе желудочков головного мозга.
- Олигодендроглиомы – составляют от 8 до 10% всех опухолей головного мозга, развиваются из олигодендроцитов.
- Глиома хиазмы - распространяется по зрительному нерву в полость орбиты, может прорасти в гипоталамус, поразить III желудочек головного мозга. Такая опухоль вызывает нарушение эндокринного баланса, обменные расстройства, снижение зрения, характеризуется внутричерепной гипертензией, в зависимости от локализации и размера новообразования.
- Смешанные глиомы – олигоастроцитомы, анапластические олигоастроцитомы.
- Невриномы – составляют от 8 до 10% опухолей.
- Опухоль сосудистого сплетения – редкий вид глиомы, встречающийся в 1-2% случаев.
- Нейроэпителиальная опухоль неясного генеза – в эту группу входит астробластома и полярная спонгиобластома.
- Диффузная глиома ствола головного мозга – опухоль с высокой степенью злокачественности, рак центральной нервной системы. Болеют люди любого возраста, однако опухоль редко встречается у подростков и детей. Прогноз выживаемости при таком типе опухоли плохой. Диффузная глиома развивается в области зоны головного мозга, в которой находятся все важные нервные соединения, обеспечивающие связь анализирующих нервных центров мозга и импульсов костно-мышечного аппарата конечностей. Опухоль очень быстро вызывает паралич.
- Нейрональная и смешанная нейронально-глиальная опухоль – встречается в крайне редких случаях (до 0,5%). К данной группе относят ганглиоцитому, ганглиоглиому, нейроцитому, нейробластому, нейроэпителиому).
- Глиоматоз головного мозга.
Степени
Существует классификация ВОЗ, согласно которой глиомы подразделяются на четыре степени:
- I степень – медленно растущая глиома доброкачественного характера, которая ассоциируется с долгим сроком продолжительности жизни;
- II степень – медленно растущая «пограничная» глиома мозга, которая имеет тенденцию к переходу в III и IV степень;
- III степень – глиома злокачественного характера;
- IV степень – быстрорастущая глиома головного мозга: продолжительность жизни пациентов с таким диагнозом значительно сокращается.
Симптомы
Симптоматика глиомы головного мозга зависит от локализации опухоли, её размеров, она состоит из общемозговых и очаговых симптомов.
Наиболее часто глиома головного мозга проявляется упорными и постоянными головными болями, при которых у больных возникает тошнота и рвота, после которой не наступает облегчение, а также судорожным синдромом.
Помимо этого, в зависимости от того, какой отдел мозга поражен глиомой, у больных нарушается речь, ослабевают мышцы, может наблюдаться появление парезов и параличей рук или ног, лица и других частей тела. Может нарушаться зрительная или осязательная функция, координация походки и движений.
Может измениться психика, часто отмечается развитие поведенческих расстройств. Кроме того, у больных с глиомами мозга нарушается память и мышление. Вследствие нарушения циркуляции ликвора развивается внутричерепная гипертензия и гидроцефалия.
Диагностика
Диагностика глиомы головного мозга основывается на результатах тщательного неврологического обследования и других специальных диагностических исследований.
В первую очередь врач центра онкологии Юсуповской больницы проводит оценку состояния рефлексов и кожной чувствительности, двигательной функции конечностей. При наличии жалоб больного на ухудшение зрительной функции ему назначается консультация врача-офтальмолога.
Нервно-мышечная система оценивается с помощью инструментальных методов диагностики – электромиографии и электронейрографии. Кроме того, проводится люмбальная пункция, позволяющая выявить атипичные клетки в цереброспинальной жидкости. Данное исследование применяют также для проведения вентрикулографии и пневмомиелографии.
Огромное значение в диагностике опухолей мозга имеют современные методы визуализации, обеспечивающие получение послойного изображения тканей головного мозга. К ним относят компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ). Данные исследования считаются довольно безопасными и очень информативными, с их помощью определяется локализация, размер, форма и структура новообразования.
Для определения смещения срединных структур головного мозга проводится ультразвуковое исследование мозга (М-эхо).
Дополнительно может быть назначено проведение церебральной контрастной ангиографии (рентгеновского исследования сосудов мозга), электроэнцефалографии, сцинтиграфии и ПЭТ.
Лечение
Как любое злокачественное опухолевое образование, глиома головного мозга лечится тремя основными методами, которые используются в современной онкологии, – с помощью хирургического вмешательства, лучевой терапии (в том числе радиохирургии) и химиотерапии.
Золотым стандартом лечения глиомы головного мозга является хирургическое лечение. При условии операбельности опухоли проводится операция по удалению новообразования.
До операции и после неё проводится лучевая терапия. При неоперабельных опухолях (если глиома локализована в труднодоступном месте) данный метод применяется как отдельный. На сегодняшний день традиционную лучевую терапию заменила стереотаксическая – радиохирургия.
Химиотерапевтическое лечение глиомы может применяться как в дооперационный, так и в послеоперационный период.
Хирургическое лечение
Операция по удалению злокачественной глиомы является открытой, предполагающей трепанацию черепа, при которой вскрывается черепная коробка. Основная цель хирургического вмешательства – удалить максимальный объем опухоли, оставив нетронутыми здоровые ткани головного мозга, тем самым предотвращая неврологические нарушения. Определенная локализация глиом позволяет достичь эффекта хирургического лечения до 98%.
Ни одна операция по удалению опухоли не гарантирует стопроцентного результата, так как всегда имеется вероятность, что в тканях головного мозга остались раковые клетки. Однако хирургическое вмешательство обеспечивает устранение сдавления окружающих тканей головного мозга и симптоматики глиомы, а также восстановление циркуляции ликвора, если имеется внутричерепная гипертензия.
Эффективность хирургического лечения глиомы мозга во многом зависит от мастерства и опыта оперирующих специалистов. Лечение опухолей головного мозга в центре онкологии Юсуповской больницы проводится с применением высокоточных томографов и нейронавигаторов, благодаря чему вероятность развития рецидива заболевания сводится к минимуму.
Лучевая терапия
Проведение лучевой терапии может быть назначено перед хирургическим вмешательством для уменьшения размеров опухоли перед её иссечением, либо после операции для уничтожения всех оставшихся опухолевых клеток.
Кроме того, данный метод может использоваться как самостоятельный при локализации опухоли в труднодоступном месте, что препятствует её хирургическому удалению. В таком случае лучевая терапия не способствует полному уничтожению опухоли, однако может значительно приостановить её рост.
Традиционная лучевая терапия сопровождается рядом нежелательных эффектов: у больных возникает тошнота, снижается аппетит, повышается утомляемость. В месте лучевого воздействия высока вероятность выпадения волос и развития лучевого дерматита. Как правило, побочные действия лучевой терапии проявляются через 10-14 дней после облучения.
Кроме того, известны и поздние осложнения радиоактивного облучения – у пациентов нарушается память в разной степени, может развиться радиационный некроз (вокруг омертвевших тканей опухоли образуется рубцовая ткань).
Радиохирургия
Ввиду того, что хирургическое лечение опухолей головного мозга не является гарантом полного излечения, после операции может случится рецидив заболевания. Поэтому целесообразно применение дополнительных методов лечения – лучевой терапии и химиотерапии. Как правило, рецидивы локализуются на границах здоровой ткани с областью, где было удалено новообразование. В таких случаях рекомендуется использовать радиохирургию: кибер-нож, гамма-нож, новалис.
Радиохирургия является инновационной методикой лучевой терапии, суть которой заключается в облучении глиомы пучком радиации с различных углов, что обеспечивает попадание радиации на опухоль и минимальное облучение мягких тканей.
В ходе процедуры положение головы больного и локализация опухоли постоянно контролируется с помощью компьютерной или магнитно-резонансной томографии, благодаря чему пучок радиации направляется исключительно на злокачественное новообразование.
Данный метод отличается неинвазивностью, так как никаких разрезов для его выполнения не требуется. Благодаря этому отсутствует риск развития интраоперационных осложнений и побочных эффектов, связанных с традиционной лучевой терапией.
Помимо этого, радиохирургия является абсолютно безболезненным методом, не требующим применения анестезии и проведения подготовительных мероприятий, отсутствует и восстановительный период. Единственное ограничение к радиохирургии - размеры новообразования.
Важно понимать, что эффект от лучевой терапии наступает постепенно, в отличии от хирургического вмешательства. Однако радиохирургия зачастую является единственным альтернативным методом лечения неоперабельных глиом головного мозга.
Лечение глиомы в Юсуповской больнице
Врачи-онкологи Юсуповской больницы владеют колоссальным опытом и эффективными методиками лечения онкологических недугов. Для каждого пациента составляется индивидуальная программа лечения, основанная на результатах тщательного диагностического обследования. Центр онкологии Юсуповской больницы оснащен инновационным оборудованием для проведения качественной диагностики и лечения глиом и других опухолей головного мозга.
Запись на консультацию онколога проводится по телефону Юсуповской больницы или онлайн на сайте через форму обратной связи. Врач-координатор ответит на все ваши вопросы и расскажет о стоимости медицинских услуг и условиях госпитализации пациента.
Автор
Юлия Владимировна КузнецоваОнколог
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff's Clinical Oncology - 5th Edition, eMEDICAL BOOKS, 2013
Наши специалисты
Заведующий онкологическим отделением, онколог, химиотерапевт, кандидат медицинских наук
Онколог
Хирург-онколог
Онколог
Заведующая терапевтическим отделением. Врач-терапевт, врач-кардиолог, врач-онколог.
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Первичные опухоли головного мозга, включая глиомы ствола головного мозга, представляют собой разнообразную группу заболеваний, которые вместе составляют наиболее распространенную солидную опухоль детского возраста. Иммуногистохимический анализ, цитогенетические и молекулярно-генетические данные и показатели митотической активности все чаще используются в диагностике и классификации опухолей. Опухоли головного мозга классифицируются в соответствии с гистологией, но локализация опухоли и степень ее распространения являются важными факторами, влияющими на лечение и прогноз.
Сводная информация по лечению опухолей головного мозга у детей в основном определяется в соответствии с классификацией опухолей нервной системы Всемирной организации здравоохранения (ВОЗ) [1]. Полное описание классификации опухолей нервной системы и ссылку на соответствующую сводку лечения для каждого типа опухоли головного мозга см. В сводке PDQ «Обзор лечения опухолей головного и спинного мозга у детей».
Термин глиома ствола головного мозга представляет собой общее описание, которое относится к любой опухоли глиального происхождения, возникающей в стволе головного мозга, включая средний мозг, мост и мозговое вещество.В то время как другие гистологии (например, ганглиоглиома) могут встречаться в стволе головного мозга, преобладают следующие две гистологии:
- Диффузные астроцитомы, сосредоточенные в понах, также называемые диффузной внутренней глимой понтина (DIPG).
- Пилоцитарные астроцитомы, которые встречаются по всему стволу мозга.
Заболеваемость
Приблизительно от 300 до 400 детских стволовых опухолей головного мозга диагностируется каждый год в Соединенных Штатах. DIPG составляет приблизительно от 75% до 80% опухолей ствола головного мозга у детей.[2] Большинство детей с DIPG диагностируются в возрасте от 5 до 10 лет. Фокальные пилоцитарные астроцитомы в стволе мозга встречаются реже. [3]
Анатомия
Увеличить 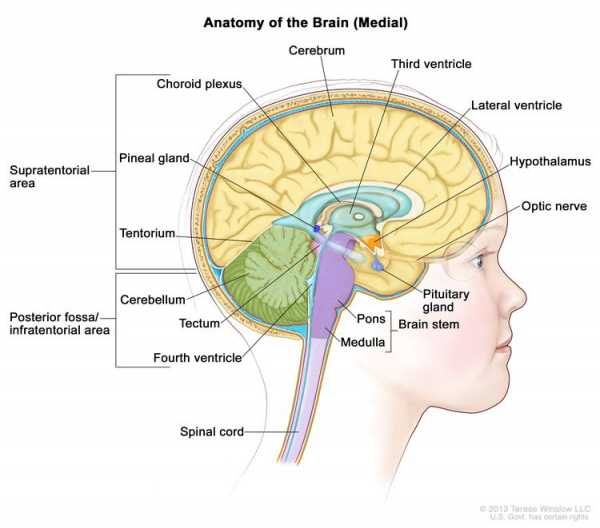 Анатомия внутренней части головного мозга, показывая шишковидную железу и гипофиз, зрительный нерв, желудочки (с спинномозговой жидкостью, показанной синим цветом) и другие части мозга. Задняя ямка - это область под тенториумом, которая отделяет кору от мозжечка и по существу обозначает область, содержащую ствол мозга, мозжечок и четвертый желудочек.
Анатомия внутренней части головного мозга, показывая шишковидную железу и гипофиз, зрительный нерв, желудочки (с спинномозговой жидкостью, показанной синим цветом) и другие части мозга. Задняя ямка - это область под тенториумом, которая отделяет кору от мозжечка и по существу обозначает область, содержащую ствол мозга, мозжечок и четвертый желудочек.
Клинические признаки
Дети с DIPG могут иметь следующую классическую триаду симптомов; однако при диагностике у детей может быть только один или два из этих симптомов:
- Черепные невропатии, особенно при парезе.
- Длинные дорожные знаки.
- атаксия.
Обструктивная гидроцефалия, вызванная расширением мышц, также может быть симптомом. Могут также возникать неспецифические симптомы, в том числе поведенческие изменения и снижение успеваемости в школе.
Представление очаговых пилоцитарных астроцитом в стволе головного мозга зависит от локализации опухоли. Распространенные симптомы включают следующее: [3]
- Повышенное внутричерепное давление с ассоциированной гидроцефалией.
- Односторонний гемипарез.
- Односторонние черепные невропатии.
- атаксия.
Диагноз
Первичные опухоли ствола головного мозга чаще всего диагностируются на основании клинических данных и на исследованиях нейровизуализации с использованием магнитно-резонансной томографии (МРТ), как указано ниже: [4]
- DIPG. Предполагаемый диагноз DIPG, основанный на классических особенностях визуализации, при отсутствии гистологического диагноза, обычно используется. Однако все чаще гистологическое подтверждение получено как для начала исследований, так и для молекулярной характеристики опухоли. [5] Новые подходы со стереотаксической биопсией могут сделать биопсию Безопаснее. [6-9] Биопсия рекомендуется при опухолях понтиона, когда диагноз не определен на основании результатов визуализации.
- Не DIPG стволовых опухолей головного мозга. Биопсия или резекция обычно указывается для опухолей ствола головного мозга не DIPG.
Дети с нейрофиброматозом типа 1 (NF1) имеют повышенный риск развития глиом ствола головного мозга, часто пилоцитарных астроцитом, а не DIPG. Они могут иметь длительную историю симптомов или быть выявлено по скрининговым тестам.
Прогнозные и прогностические факторы
Медиана выживаемости детей с DIPG составляет менее 1 года, хотя около 10% детей выживут дольше, чем 2 года.[10,11] Напротив, фокальные астроцитомы (например, пилоцитарные астроцитомы) имеют заметно улучшенный прогноз с общей 5-летней выживаемостью, превышающей 90%. [3]
К прогностическим факторам относятся следующие:
- Гистология / степень опухоли: Астроцитарные опухоли преобладают в стволе головного мозга. Опухоли ВОЗ 1-й степени (например, пилоцитарные астроцитомы и ганглиоглиомы) имеют благоприятный прогноз и могут возникать по всему стволу мозга, включая тектум среднего мозга, фокально в пределах понса или в шейно-медуллярном соединении, где они часто бывают экзофитными.Низкодиффузные диффузные астроцитомы (класс ВОЗ 2), возникающие вне пононов в других местах ствола головного мозга, как правило, представляют собой опухоли с более благоприятным прогнозом. [12]
DIPG - это диффузные астроцитомы, которые при биопсии при постановке диагноза могут варьироваться от диффузных астроцитом (класс ВОЗ 2) до глиобластом (класс ВОЗ 4). При посмертной оценке DIPG, как правило, также представляют собой анапластические астроцитомы (уровень 3 ВОЗ) или глиобластомы (уровень 4 ВОЗ) по морфологическим критериям, хотя также можно определить регионы уровня 2 ВОЗ.[13-17]
Приблизительно 80% DIPG, независимо от гистологического уровня, демонстрируют мутацию гистона h4.3 или h4.1 и в настоящее время классифицируются ВОЗ как диффузные срединные глиомы, h4 K27M-мутант (см. Цитогенетический Характеристики Diffuse Intrinsic Pontine Gliomas этого резюме для получения дополнительной информации). Все диффузные глиомы средней линии, h4 K27M-мутант, соответствуют классу 4 ВОЗ, независимо от гистологического уровня, что отражает плохой прогноз у детей с этим диагнозом.
- Возраст на момент постановки диагноза: Приблизительно 4% детей с DIPG имеют диагноз в возрасте до 3 лет.Прогноз у этих детей более благоприятный, чем у детей старшего возраста: 28% детей младшего возраста живы в возрасте 2 лет по сравнению с 8% детей в возрасте от 3 до 10 лет при постановке диагноза и 14% детей старше 10 лет при постановке диагноза. Более благоприятный прогноз для детей младшего возраста может отражать наличие разных биологических характеристик в разных возрастных группах. [10,18]
- NF1: У детей с NF1 и глиомами ствола головного мозга могут быть лучший прогноз, чем у других пациентов, имеющих внутренние поражения.[19,20]
- Клинические и визуализирующие признаки, присутствующие при постановке диагноза: Для детей с DIPG признаки, связанные с выживанием менее 2 лет, включают в себя наличие при диагностике паралича черепных нервов, усиление кольца, некроз и расширение экстрапонтина. [ 10] Двухлетняя выживаемость для пациентов с этими характеристиками составляет менее 10%.
- Продолжительность симптомов при постановке диагноза: Более длительная продолжительность симптомов связана с более благоприятным прогнозом. Двухлетняя выживаемость варьируется от 7% для пациентов с продолжительностью симптомов менее 6 месяцев до 29% для пациентов с продолжительностью симптомов 24 месяца или дольше.[10]
- Гистоновые мутации: Пациенты с мутациями h4.1 K27M имеют более длительную медианную выживаемость (15 месяцев), чем пациенты с мутациями h4.3 K27M (10.4 месяца) или пациенты без мутации гистона (10.5 месяцев). [10]
Последующее наблюдение После лечения
Для детей с опухолями ствола головного мозга и ожидаемой длительной выживаемостью стандартное наблюдение обычно включает интервальные клинические оценки и периодическую визуализацию с помощью МРТ. Необходимая продолжительность наблюдения с помощью МРТ варьируется; это в значительной степени зависит от наличия или отсутствия остаточных аномалий визуализации после лечения и исходной гистологии опухоли.
Список литературы
- Луи Д. Н., Охгаки Х., Уистлер О. Д. Классификация опухолей центральной нервной системы ВОЗ. 4-е издание Лион, Франция: IARC Press, 2016.
- Уоррен К.Е .: Диффузная внутренняя глиома понтин: готовность к прогрессу. Front Oncol 2: 205, 2012. [PUBMED Abstract]
- Климо П., Пай Панандикер А.С., Томпсон С.Дж. и др .: Лечение и исход фокальных низкосортных опухолей ствола мозга у детей: опыт Св. Иуды. J Neurosurg Pediatr 11 (3): 274-81, 2013.[ПОДТВЕРЖДАЮТ аннотацию]
- Лю А.К., Брэндон Дж., Форман Н.К. и др .: Традиционная МРТ на презентации не позволяет прогнозировать клинический ответ на лучевую терапию у детей с диффузной глиомой понтона. Pediatr Radiol 39 (12): 1317-20, 2009. [PUBMED Abstract]
- Уокер Д.А., Лю Дж., Киран М. и др .: Междисциплинарное консенсусное утверждение относительно хирургических подходов к низкокачественным астроцитомам высокого уровня. и диффузные собственные глиомы Понтина в детстве (CPN Paris 2011) с использованием метода Дельфи.Neuro Oncol 15 (4): 462-8, 2013. [PUBMED Abstract]
- Кейдж Т.А., Самаг С.П., Мюллер С. и др .: Технико-экономическое обоснование, безопасность и показания к хирургической биопсии внутренних опухолей головного мозга у детей. Childs Nerv Syst 29 (8): 1313-9, 2013. [PUBMED Abstract]
- Grill J, Puget S, Andreiuolo F, и др .: Критические онкогенные мутации при недавно диагностированной педиатрической диффузной внутренней глиоме понта. Pediatr Cancer Blood 58 (4): 489-91, 2012. [PUBMED Abstract]
- Puget S, Beccaria K, Blauwblomme T, et al.Биопсия в серии из 130 педиатрических диффузных внутренних глиом Понтина. Childs Nerv Syst 31 (10): 1773-80, 2015. [PUBMED Abstract]
- Гупта Н., Гумнерова Л.К., Мэнли П. и др .: Проспективная оценка осуществимости и безопасности хирургической биопсии для пациентов с недавно диагностированной диффузной внутренней глиомой понты , Neuro Oncol. 20 (11): 1547-1555, 2018. [PUBMED Abstract]
- Хоффман Л.М., Вельдхуйзен ван Зантен SEM, Colditz N, и др .: Клинические, радиологические, патологические и молекулярные характеристики долговременного выживания диффузного Внутренняя понтиальная глиома (DIPG): совместный отчет международных и европейских реестров DIPG Международного общества детской онкологии.J Clin Oncol 36 (19): 1963-1972, 2018. [PUBMED Abstract]
- Коэн К.Дж., Поллак И.Ф., Чжоу Т. и др .: Темозоломид в лечении глиом высокого уровня у детей: доклад Детского Онкологическая группа. Neuro Oncol 13 (3): 317-23, 2011. [PUBMED Abstract]
- McAbee JH, Modica J, Thompson CJ и др .: Опухоли шейки матки у детей. J Neurosurg Pediatr 16 (4): 357-66, 2015. [PUBMED Abstract]
- Ballester LY, Wang Z, Shandilya S и др .: Морфологические характеристики и иммуногистохимический профиль диффузных внутренних глиом понтиона.Am J Surg Pathol 37 (9): 1357-64, 2013. [PUBMED Abstract]
- Wu G, Diaz AK, Paugh BS, и др.: Геномный ландшафт диффузной внутренней глиомы понта и педиатрической не-мозговой половой степени глиомы. Nat Genet 46 (5): 444-50, 2014. [PUBMED Abstract]
- Тейлор К.Р., Маккей А., Труффо Н. и др .: Рецидивирующие активирующие мутации ACVR1 при диффузной внутренней глиоме понтина. Nat Genet 46 (5): 457-61, 2014. [PUBMED Abstract]
- Buczkowicz P, Hoeman C, Rakopoulos P, и др .: Геномный анализ диффузных внутренних глиом понтина идентифицирует три молекулярные подгруппы и рекуррентные активирующие мутации ACVR1.Nat Genet 46 (5): 451-6, 2014. [PUBMED Abstract]
- Хоффман Л.М., DeWire M, Ryall S, и др.: Пространственная гетерогенная гетерогенность в диффузной внутренней понтионной и срединной глиоме высокой степени: значения для диагностической биопсии и целевая терапия. Acta Neuropathol Commun 4: 1, 2016. [PUBMED Abstract]
- Broniscer A, Laningham FH, Sanders RP, и др .: Молодой возраст может предсказать лучший результат для детей с диффузной глиомой понтин. Cancer 113 (3): 566-72, 2008. [PUBMED Abstract]
- Паскуаль-Кастровьехо I, Паскуаль-Паскуаль С.И., Viaño J, et al.Опухоли задней ямки у детей с нейрофиброматозом типа 1 (NF1). Childs Nerv Syst 26 (11): 1599-603, 2010. Аннотация]
Диффузная внутренняя понтиевая глиома (DIPG)
Что такое DIPG?
DIPG - это тип опухоли, которая начинается в стволе головного мозга, части мозга чуть выше задней части шеи и связана с позвоночником. Ствол мозга контролирует дыхание, частоту сердечных сокращений, а также нервы и мышцы, которые помогают нам видеть, слышать, ходить, разговаривать и есть. Эти опухоли называются глиомами, потому что они растут из глиальных клеток, типа поддерживающей клетки в мозге.
Какие этапы DIPG?
DIPG попадает в систему стадирования Glioma, поэтому их можно классифицировать в соответствии с четырьмя этапами, указанными ниже, в зависимости от того, как клетки выглядят под микроскопом.Оценки от наименее суровых до самых суровых.
- Низкая оценка: степень I или II означает, что опухолевые клетки находятся ближе всего к норме.
- High Grade: Grade III или IV означает, что это самые агрессивные опухоли.
Основная проблема с DIPG заключается в том, что большинство этих опухолей не классифицируются по классам, потому что операция по получению ткани с помощью биопсии или по удалению опухоли небезопасна из-за расположения опухоли. Когда эти опухоли подвергаются биопсии, они обычно являются опухолями III или IV степени, которые ведут себя очень агрессивно.Большинство опухолей диагностируется по их появлению на МРТ.
Насколько распространен DIPG?
- Приблизительно от 10% до 20% всех опухолей головного мозга у детей - DIPG или глиомы ствола мозга.
- Они чаще встречаются у детей в возрасте от 5 до 10 лет, но могут встречаться в любом возрасте в детстве. Хотя они встречаются реже, они могут встречаться и у взрослых.
Каковы симптомы DIPG?
Симптомы обычно быстро развиваются у большинства пациентов из-за быстрого роста этих опухолей.
К наиболее распространенным симптомам, связанным с DIPG, относятся следующие:
- Проблемы с равновесием и ходьбой
- Проблемы с глазами (включая двоение в глазах, опущенные веки, неконтролируемые движения глаз, нечеткость зрения)
- Проблемы с жеванием и глотанием
- Тошнота и рвота
- Утренняя головная боль или головная боль, которая проходит после того, как у ребенка рвота
- Слабость или понижение лица (обычно с одной стороны)
Как лечится DIPG?
- Лучевая терапия - в настоящее время является первичной терапией для недавно диагностированного DIPG у детей старше 3 лет.Он использует высокоэнергетическое рентгеновское излучение специализированного аппарата или другие виды излучения, чтобы убить раковые клетки и уменьшить опухоли (остановить их рост). Излучение обеспечивает временную реакцию у большинства пациентов, но не обеспечивает лечения.
- Химиотерапия - используется вместе с лучевой терапией и другими биологическими агентами в нескольких испытаниях, чтобы решить, сможем ли мы найти способы улучшить показатели выживаемости пациентов с DIPG.
- Хирургия - редко используется для диагностики DIPG из-за рисков, связанных с операцией в этой области головного мозга.Есть случаи, когда биопсия может быть получена безопасно, но использование операции по удалению опухоли очень редко.
- Биопсия (удаление пораженной ткани, которая будет исследована) может быть сделана, чтобы определить тип и степень опухоли.
- Если в результате биопсии обнаружены раковые клетки и пациент все еще находится на операции, хирург может удалить столько опухолей, сколько можно безопасно удалить. В зависимости от того, где находится опухоль, это может быть не вариант.
Каковы показатели выживаемости для DIPG?
К сожалению, выживаемость для DIPG остается очень низкой.В настоящее время нет лекарства от этой опухоли. Команда по лечению опухолей головного мозга в Сент-Джуде вместе со своими коллегами по многим другим программам по опухолям головного мозга в США по-прежнему будет стремиться найти лекарство для пациентов с DIPG.
Почему стоит выбрать St. Jude для лечения DIPG вашего ребенка?
- Сент-Джуд имеет одну из крупнейших педиатрических программ по опухолям головного мозга в стране.
- Персонал St. Jude занимается лечением детей с серьезными заболеваниями. Здесь вы найдете больницу и персонал, который имеет только одну цель - ваш ребенок.
- Св. Иуда стремится не только найти лекарство, но и помочь детям сохранить качество своей жизни. Дети не просто маленькие люди. Их тела и системы уникальны, наряду с беспорядками, которые их затрагивают. Для лучшего ухода им нужна специализированная команда. Это то, что вы получаете от программы опухолей головного мозга Святого Иуды.
- Работая в тесном сотрудничестве с детскими нейрохирургами в детской больнице Le Bonheur в Мемфисе, программа по опухолям головного мозга St. Jude предлагает команду экспертов из многих областей медицины.В состав команды входят: нейроонкологи, которые изучают и лечат рак мозга и нервной системы; нейрохирурги, которые оперируют мозг, череп, кожу головы и спинной мозг; и радиационные онкологи, которые лечат рак с помощью радиации. Все эти врачи посвятили свою карьеру поиску лекарств и лечению детей с опухолями головного мозга. Эти разнообразные знания жизненно важны для полного ухода за детьми с опухолями головного мозга.
- Наши врачи, специализирующиеся на опухолях головного мозга, также тесно сотрудничают со вспомогательным персоналом в области сестринского дела, реабилитационных услуг, невропатологии, фармации, нейрорадиологии, нейропсихологии, лечебного питания, детской жизни и социальной работы, а также многих других.Сотрудники службы поддержки прошли специальную подготовку по уходу за детьми с опухолями головного мозга у детей.
- Соотношение количества медсестер и пациентов в Сент-Джуде не имеет себе равных - в среднем 1: 3 в гематологии и онкологии и 1: 1 в отделении интенсивной терапии.
- Программа лечения опухолей головного мозга Святого Иуды добилась больших успехов в лечении пациентов с опухолями головного мозга. Некоторые из лучших в мире нейробиологов, онкологических биологов и врачей из отделений нейробиологии и опухолей головного мозга Сент-Джуда объединяют свои усилия в поисках лекарств.В этой интерактивной программе открытия о биологии как нормального, так и вредного роста клеток быстро проверяются в клинических исследованиях. Эти исследования включают фазы I, II и III испытаний наиболее распространенных и смертельных форм опухолей головного мозга у детей.
- Возможность принимать лекарство прямо из лаборатории своему ребенку - одно из главных преимуществ таких центров, как Сент-Джуд. Прежде чем лечить пациента каким-либо новым препаратом, сотрудники St. Jude проводят много тестов в лаборатории. Тесты показывают, является ли препарат безопасным, работает ли он, и наилучший способ использовать его, чтобы помочь пациентам.
- Сент-Джуд создал больше клинических испытаний на рак, чем любая другая детская больница в Соединенных Штатах.
- Наряду с постоянно проводимыми в Сент-Джуде исследованиями по лечению, персонал также лечит пациентов в исследованиях, разработанных Детской онкологической группой, Детским консорциумом по опухолям головного мозга и Тихоокеанским педиатрическим нейроонкологическим консорциумом. Многие сотрудники Сент-Джуд играют ключевую роль в разработке этих исследований, которые являются крупными тестами, проводимыми в центрах по всей территории Соединенных Штатов.
- Св. Иуда занимается уходом за пациентами, ориентированными на семью. Уход за пациентами, ориентированный на семью, - это медицинская помощь, которая ориентирована на семью как основной источник силы, поддержки и благополучия ребенка. В основе ухода за пациентами, ориентированного на семью, лежит уверенность в том, что медицинский персонал и семья являются партнерами, работающими вместе для наилучшего удовлетворения потребностей ребенка. Совершенство в здравоохранении достигается, когда мы работаем вместе и уважаем опыт, который каждый из нас привносит в каждую встречу с врачом.
- ул.Джуд является единственным назначенным Национальным институтом рака комплексным онкологическим центром, предназначенным исключительно для детей.
глиомы ствола мозга Википедия
Классификация глиом ствола мозга по МРТ. Гистопатология глиомы ствола мозга.Глиома ствола мозга - раковая опухоль глиомы ствола мозга. Около 75% диагностируется у детей и молодых людей в возрасте до двадцати лет, но известно, что они влияют и на пожилых людей. [1] Глиомы ствола мозга начинаются в ткани головного или спинного мозга и обычно распространяются по всей нервной системе. [2]
Признаки и симптомы []
Общие симптомы включают, но не ограничиваются ими:
- Отсутствие контроля лица (опущенные веки)
- Двойное зрение
- Головная боль или головная боль, которая проходит после рвоты
- Тошнота и рвота
- Слабость и усталость
- судорог
- Проблемы с балансом
- Онемение лица
Симптомы могут развиваться медленно и незаметно и могут оставаться незамеченными в течение нескольких месяцев.В других случаях симптомы могут возникнуть внезапно. Внезапное появление симптомов имеет тенденцию происходить с более быстро растущими, высокосортными опухолями. [ цитирование необходимо ]
Причина []
Причина до сих пор неизвестна. Исследователи не нашли прямой генетической связи.
Диагноз []
Neuroimaging, такой как MRI, является основным диагностическим инструментом для глиом ствола головного мозга. В очень редких случаях проводятся операции и биопсия.
Лечение []
В отличие от большинства опухолей головного мозга, глиома ствола головного мозга редко лечится нейрохирургией из-за осложнений в жизненно важных частях мозга.Чаще всего его лечат химиотерапией и / или лучевой терапией (хотя применение лучевой терапии в прошлом дало неоднозначные результаты). [3]
Однако эти методы лечения вызывают побочные эффекты; чаще всего включая тошноту, нарушение иммунной системы и усталость. Выпадение волос может происходить как от химиотерапии, так и от облучения, но обычно отрастает после прекращения химиотерапии. Стероиды, такие как Decadron, могут потребоваться для лечения отека мозга. Декадрон может привести к увеличению веса и инфекции.Пациенты могут также испытывать судороги, которые необходимо лечить, чтобы избежать осложнений. Для некоторых пациентов существует вероятность неврологического расстройства; это может включать, но не ограничивается путаницей и потерей памяти.
Использование топотекана было исследовано. [4]
Выполняется несколько новых клинических испытаний. Одним из таких испытаний является иммунотерапия дендритными клетками, в которой используются опухолевые клетки пациента и лейкоциты для проведения химиотерапии, которая непосредственно воздействует на опухоль. [ цитирование необходимо ]
Прогноз []
Глиома ствола мозга - агрессивный и опасный рак. Без лечения ожидаемая продолжительность жизни обычно составляет несколько месяцев с момента постановки диагноза. При соответствующем лечении 37% выживают более одного года, 20% выживают 2 года. и 13% выживают 3 года. Это не для всей глиомы ствола мозга, эта статистика отражает DIPG. Есть другие глиомы ствола мозга. [5]
Исследования []
Анализ опухолевой ткани [6] []
- Детский национальный медицинский центр, Вашингтон, округ Колумбия
- Memorial Sloan Kettering Cancer Center : Наша гипотеза состоит в том, что распутывание геномных изменений диффузных инфильтрирующих глиом понта или DIPG приведет к лучшему пониманию биологии таких опухолей и улучшению терапевтических возможностей. [7]
- Национальные институты здоровья : Анализ ДНК образцов опухолевой ткани с использованием вкрапленных в парафин блоков от пациентов с диффузной глиомой Понтина
- Детская исследовательская больница Св. Иуды : Наша цель - провести обширный генетический анализ образцов опухолей, полученных от пациентов с DIPG. [8]
- Детская исследовательская больница Св. Иуды : Проект по секвенированию генов обнаруживает мутации, связанные со смертельно опасными опухолями головного мозга у маленьких детей [9] [10]
- Комплексный онкологический центр им. Йонссона (UCLA) : Новая система использует наноалмазы для доставки химиотерапевтических препаратов непосредственно в опухоли головного мозга [11]
- UT Юго-западный медицинский центр : Исследователи идентифицируют переключатель, который контролирует рост наиболее агрессивных клеток опухоли головного мозга [12]
- Институт исследований рака, Лондон : Генетический дефект может быть ключом к смертельной опухоли головного мозга у детей [13] [14]
- Патрик Куврёр, профессор и директор отдела физической химии, фармакотехнологии и биофармацевтики в Университете Париж-Суд во Франции : борьба с раком с помощью нанотехнологий [15]
- Больница для больных детей, Торонто, Канада : Генетика педиатрических стволовых глиом головного мозга
- Калифорнийский университет в Сан-Франциско : Развитие центральной нервной системы и глиома головного мозга Tumorigenesis
- Университетский медицинский центр VU - Амстердам (Нидерланды) : внедрение протокола многопрофильного вскрытия диффузной глиомы матки ( Caretti V, Jansen MH, van Vuurden DG, Lagerweij T, Bugiani M, Horsman I, Wessels H, van der Valk P, Cloos J, Noske DP, Vandertop WP, Wesseling P, Wurdinger T, Hulleman E, Kaspers GJ (2013).«Внедрение протокола многопрофильного аутопсии внутренней диффузной внутренней глиомы и характеристика первичной клеточной культуры». Нейропатол Апл Нейробиол . 39 : 426–36. DOI: 10.1111 / j.1365-2990.2012.01294.x. PMID 22845849. CS1 maint: несколько имен: список авторов (ссылка))
Исследования изображений [6] []
- Детская больница Лос-Анджелес: экспериментальное исследование | Прогнозирование реакции на лучевую терапию путем оценки уровня холина с помощью MRS до и после лучевой терапии
- Дети Лос-Анджелеса : исследование изображений | Влияние стероидов на метаболизм опухолей (исследования на животных)
- DIPG Реестр: [16]
См. Также []
[]
- ^ Ландольфи, Джозеф (30 июня 2009 г.). Реестр исследований | DIPG Registry заархивирован 2013-06-19 на Wayback Machine